大腸カメラをやるべきこれだけの理由
始めに
『大腸カメラ』について皆さんはどのようなイメージをお持ちですか?
- 痛そう
- 時間がかかる
- 恥ずかしい
- 下剤の内服が大変そう
当院の統計では上のようなネガティブイメージが大多数を占めており、大腸カメラが普及しない要因になっています。
しかしその一方で、日本の『全国がん登録』による統計では2016年に初めて大腸がんが1位になり、現在も大腸がん患者さんは増え続けています。
調べてみて院長も、『ここまで大腸がんが多いのか』と驚いたのは、日本人の男性11人に1人、女性13人に1人が、一生涯のうち一度は大腸がんに罹患している、という事実です。
大腸カメラを専門とする医師として、大腸カメラの必要性を啓蒙する事も大切な役割であると再認識しました。
1人でも多くの方が 大腸がんへの不安>大腸カメラをする事への不安 へ変わり、『大腸カメラを受けてみよう!』と思って頂けるよう願い、この記事を作成します。
アメリカとの比較 ~日本の大腸がん死亡率が米に比べ約2.5倍高い~
①日本の大腸がん死亡率がアメリカに比べ約2.5倍高い
グラフは『大腸がん死亡者数の日米比較(1990-2016年)-大腸肛門病学会』を引用したグラフです。
統計が始まった当初、大腸がん死亡者数はアメリカの方が圧倒的に高かったのですが、日本人はどんどんと死亡者数が増えるのに対し、アメリカでは徐々に減少しついには逆転してしまいました。
2017年の統計では、日本での大腸がん死亡数は5万3000人に対し、アメリカでは5万260人です。
日本の人口は1億2500万人、アメリカの人口は3億3000万人で、日本はアメリカの人口の約40%にあたるにも関わらず、むしろ日本の方が大腸がん死亡数が多いというのは、驚くべき事実です。
この、『日本の大腸がんの死亡率がアメリカに比べて約2.5倍多い』とうい衝撃的な数字は何故生じるのでしょうか?
➁大腸がんのリスク
そもそも日本人とアメリカ人、どちらが大腸がんになりやすいのでしょうか?
大腸がんのリスク因子と予防法で記載したように、赤身肉や高カロリーの摂取及び肥満・アルコールの過剰摂取が大腸がんのリスク因子となります。

このリスク因子に、より当てはまるのは言うまでもなく日本人よりアメリカ人でしょう。
大腸がんが多いはずのアメリカで日本より大腸がん死亡率が低い理由は医療技術の差?
まずそれはあり得ません。日本の内視鏡技術は世界でもトップレベルと言われています。
なぜ、日本の大腸がん死亡率がアメリカより2.5倍も高いのでしょうか?
③アメリカの取り組み
アメリカでは保険制度の改定などにより大腸カメラを中心とした大腸スクリーニング検査が非常に受けやすくなり、2015年には50〜75歳の62.9%(アメリカ疾病対策予防センターによる報告)が実際に検査を受けています。
| アメリカ | イギリス | フィンランド | 日本 | |
| 大腸がん検査受診率(%) | 65 | 60 | 73 | 25 |
2010年の記録では日本の大腸がん検診受診率は他の先進国に比べて圧倒的に低い値でした。
現在は徐々に受診率は上昇し40%ほどになったと言われていますが、それでもまだまだ追いついていないのが現状です。
アメリカとの比較で、いかに大腸がん検診並びに大腸カメラを定期的に受ける事が重要な事か、お気づきになったと思います。
大腸カメラをやるべき理由
①ポリープを切除する事が大腸がんの予防に繋がる
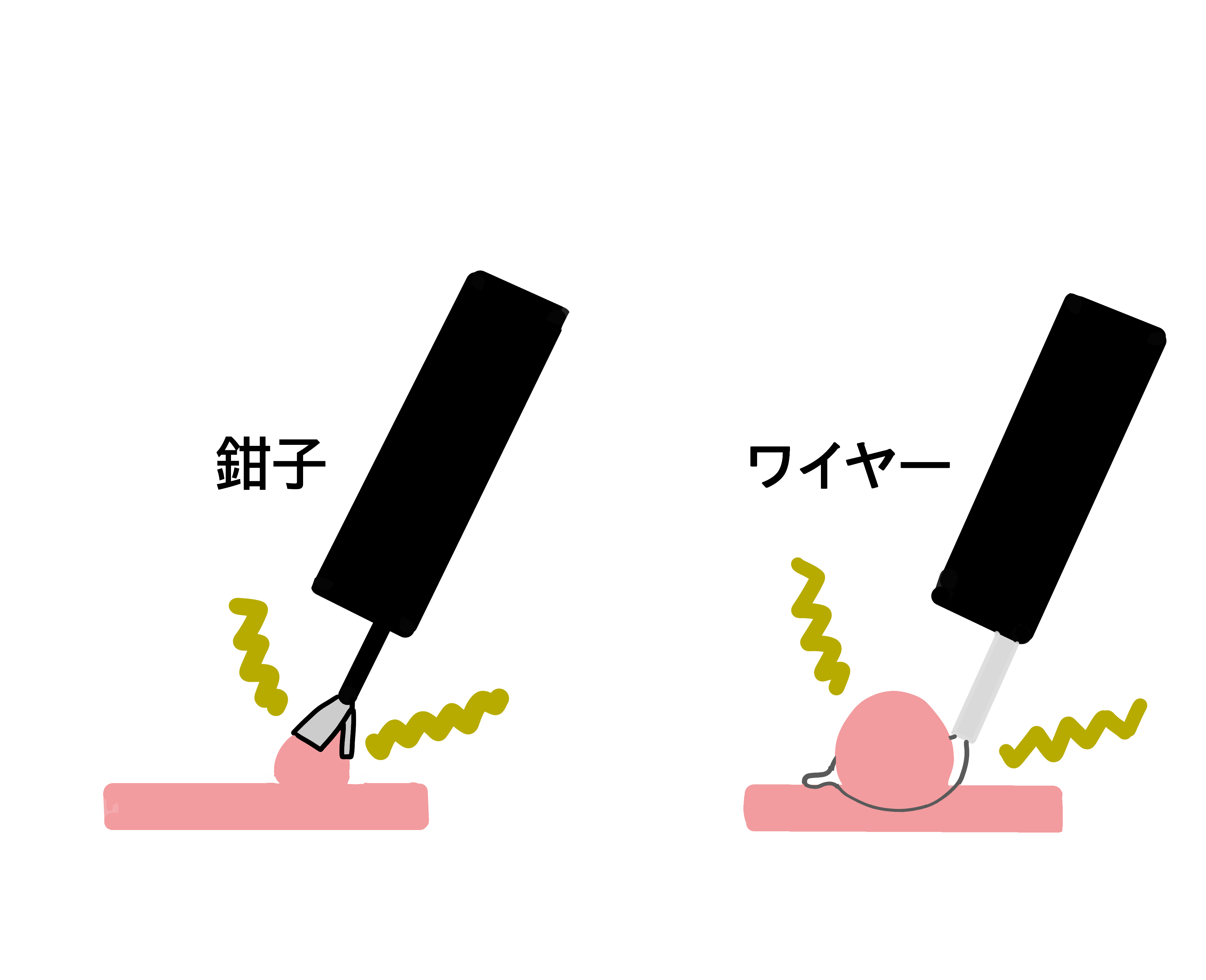
大腸がんには、大腸ポリープ(腺腫)からやがて大腸がんになるパターンと、正常粘膜が発癌刺激を受けて直接癌が発生するパターン(デノボ癌(de novo 癌)と呼ばれる)の二つのパターンがあると言われています。
そして約80%は前者であると報告されています。
では大腸ポリープはだいたい何%位の方にあるものなのでしょうか?
大腸ポリープ発見件数/大腸カメラ件数=大腸腺腫検出率(ADR)という数字があります。
このADRの一つの目安として40%があります。当院でのADRは概ね50%ほどです。
つまり、年齢にもよるのですが、約50%の方が大腸ポリープがある計算になるのです。
大腸カメラを行えば大腸ポリープを切除することができます。
大腸ポリープは基本的に症状は現れません。
大腸カメラを定期的にやることが、大腸がんの最大の予防に繋がるのです!
②大腸がんは早めに発見されれば治るがんである
大腸がんの死亡数が問題であると記載してきましたが、実は大腸がん自体は他の消化器がんと比べて悪性度はそれほど高くなく、早期がんはもちろんの事、進行がんで見つかっても比較的治癒が望めるがんの一つです。
では、なぜ大腸がんで亡くなる方が減らないのでしょうか?
それは、いくら悪性度が高くない癌腫であるとは言っても、他の臓器への転移が起こればやはり命に関わるからです。
大腸がんは早期のうちには症状が出ません。
大腸がん検診(便潜血検査)も大腸がんの約30%は陽性にならないとの報告があります。
40~50歳を過ぎて大腸カメラを一度も行った事がない方全員が大腸カメラを受けてほしい!
それが院長の思いです。
③大腸カメラ そもそもそんなに大変なの?
大腸がんの怖さについてここまで記載してきました。
しかし、それでも大腸カメラに対して抵抗がある方は沢山いらっしゃいます。
確かに大腸カメラには、どうしても払しょくできない大変な点があるのも事実です。
しかし、1人ひとりにあった大腸カメラの施行方法を行えば解決できる点は沢山あり、何より内視鏡医の確かな技術があれば、辛さは軽減できるのです。
当院の大腸カメラの取り組みについては【『大腸カメラを受けてくない』を解消するために】をご参照下さい。
④当院で経験した大腸がんの方のまとめ
4月~7月までの約3か月半の期間で140件の大腸カメラ検査を行い、4件の大腸がんが発見されました。
確率にして2.86%、100人に2.8人の計算です。もちろん大腸カメラの件数があまり多くありませんので、実際にはさすがに大腸がんの有病率は低い訳ですが、それにしても高い値です。
平均年齢は65歳ですが、お若い方では52歳で大腸がんが見つかっています。
早期大腸がんの患者様の画像をご紹介します。
上の画像で示したのは早期大腸がんの内視鏡画像です。大きさは10mmほどですが、やや緊満感があり、表面の血管構造がやや粗造な印象を受けました。早期大腸がんの可能性を考慮し、内視鏡的に切除を行ったところ、大腸腺腫(良性の腫瘍)と大腸がん(悪性の腫瘍)が混在している病理像でした。このような比較的大きくない病変でも大腸がんである可能性があることが良く分かる例です。また大腸ポリープから大腸がんに移り変わっていくことが分かる、非常に勉強になる画像でもありました。
この方は腹痛を主訴に大腸カメラを行いましたが、この腫瘍が腹痛の原因となることはまずあり得ません。
つまり、たまたま早期の大腸がんが見つかったという事です。
定期的に大腸カメラを行う事の大切さが分かります。
進行がんの方の2人の画像です。
2人とも数年前に血便や便潜血陽性があったものの、大腸カメラ検査を行わずに様子を見ていた方です。
何も症状がない方でも、40-50歳になったら大腸カメラをやってほしいです。
ただ、以前に血便や便潜血があり放置している方、このような方々は非常に危険です。
もちろん痔からの出血であるかもしれませんが、大腸がんかもしれません。
手遅れになる前に、一度当院にご連絡下さい。
最後に
日本での大腸カメラの低い受検率が、大腸がん死亡率を上げてしまっている現状、症状がなくても早めの大腸カメラを行う事で大腸がんの死亡率を減らせることをお伝えしてきました。
こんな事を書いていると、自分でも『営業トーク』のように感じてしまいます。
開業医をしていると、全く関係のない方がいきなり電話で営業をかけてきます。毎日のように対応すると正直 営業 が苦手になります。
でも、大腸カメラに関してはこの『営業』が『啓蒙』に繋がると考えています。
皆さんの考えを『大腸がんへの不安<大腸カメラをする事への不安』 → 『大腸がんへの不安>大腸カメラをする事への不安 』 へ変え、1人でも多くの方に大腸カメラを受けて頂く事、そして1人でも多くの命を救う事、これが開業医である自分の使命でもあると考え、これからも発信していこうと考えております。
かわぐち内科・内視鏡クリニック
川口 佑輔
2010年北里大学医学部卒業
日本内科学会認定医 日本内科学会 (naika.or.jp)
日本消化器内視鏡学会専門医 日本消化器内視鏡学会 (jges.net)
日本肝臓病学会専門医 一般社団法人 日本肝臓学会 (jsh.or.jp)