大腸ポリープ=がん予備軍?早期発見で命を守る方法
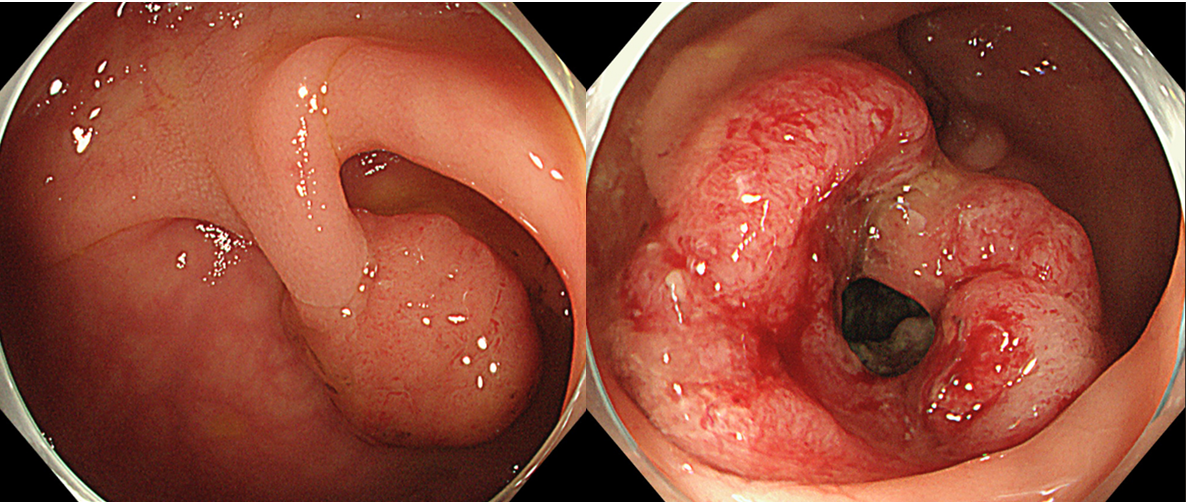
大腸ポリープが「がんの前ぶれ」になることがある――そう聞くと、不安になる方も多いのではないでしょうか。
この記事では、大腸ポリープの種類と特徴、大腸がんとの関係性、進行のリスク、検査や予防法についてわかりやすく解説します。
目次
そもそも大腸ポリープとは?基礎知識を3分で解説
大腸ポリープとは、大腸の内壁にできる「いぼ状の隆起」のことを指します。ほとんどは良性ですが、中には将来的にがんへと進行する可能性のあるタイプも存在します。ポリープの種類を理解することは、大腸がんの予防に直結する重要な知識です。
ポリープは主に4つに分類されます。特に腺腫性ポリープは大腸がんの前がん病変とされ、早期の発見と切除が強く推奨されています。一方、過形成性ポリープや炎症性ポリープは基本的にがん化しません。下表に種類と特徴をまとめました。
| ポリープの種類 | 特徴 | がん化のリスク |
|---|---|---|
| 腺腫性ポリープ | 最も多い。腺細胞由来で1cm以上は要注意 | 高い |
| 鋸歯状ポリープ | 右側大腸に多い。亜型に要注意 | 中〜高い |
| 過形成性ポリープ | 小さくて無症状が多い | 低い |
| 炎症性ポリープ | 炎症後の反応性変化 | ほぼゼロ |
では、なぜこうしたポリープができるのでしょうか。原因としては、脂肪の多い食事や食物繊維の不足、喫煙、飲酒、肥満、加齢、家族歴などが挙げられます。特に50歳以上では発生頻度が高まるため、定期的な検診が推奨されます。
見た目では良性か悪性かの判断はつかず、内視鏡による切除と病理検査が唯一の確定手段です。「小さいから放置しても大丈夫」と油断せず、医師の判断に基づいた対応が必要です。
どのポリープが危険?大腸がんに進行しやすいタイプとは
すべての大腸ポリープががんに進行するわけではありませんが、なかには「前がん病変」とされる、がん化リスクの高いタイプがあります。特に注意すべきは「腺腫性ポリープ」と「無茎性鋸歯状病変(SSL)」です。これらのポリープは放置することで数年かけて大腸がんへと進行する可能性があるため、早期発見と切除が極めて重要です。
腺腫性ポリープの3タイプとがん化リスク
腺腫性ポリープは、大腸がんの約95%がこのタイプから発生するとされており、最もがんに近いポリープといえます。形態や組織の構造によって以下のように分類されます。
| 腺腫性ポリープの型 | 特徴 | がん化リスク |
|---|---|---|
| 管状腺腫(TA) | 最も多いタイプ。円形で小さいことが多い | 中程度 |
| 絨毛腺腫(VA) | 表面が柔らかく絨毛状。サイズも大きめ | 高い |
| 混合型(TVA) | 上記2タイプの混合 | 高い |
絨毛腺腫(villous adenoma)は特にがん化率が高く、20〜30%に達すると報告されています。
無茎性鋸歯状病変(SSL)にも要注意
鋸歯状ポリープは、以前は良性と考えられていましたが、近年では**無茎性鋸歯状病変(SSL:Sessile Serrated Lesion))**という一部の亜型が、がん化リスクの高い前がん病変であることが分かってきました。
鋸歯状ポリープのがん化経路は、従来の「腺腫→がん」とは異なるミスマッチ修復遺伝子異常経路によるとされており、特に**右側結腸(盲腸〜上行結腸)**にできやすい特徴があります。
大腸がんの発生経路と前がん病変の位置づけ
大腸がんの発生メカニズムには2つの主要経路があります:
| 発生経路 | 主な前がん病変 | 特徴 |
|---|---|---|
| 古典的経路(APC変異) | 腺腫性ポリープ | 左側大腸に多い、ゆっくり進行 |
| 鋸歯状経路(BRAF変異) | 無茎性鋸歯状病変(SSL) | 右側大腸に多く、進行が速いことも |
このように、大腸ポリープの種類によっては、がんになるスピードや発生部位も異なります。特に大腸カメラでは「右側結腸の平坦なポリープ」が見逃されやすいため、経験豊富な医師による内視鏡検査が推奨されます。
症状から気づくには?大腸ポリープと大腸がんのサイン
大腸ポリープは、初期にはほとんど症状がないため、「気づいたときにはがんになっていた」というケースも少なくありません。特に小さなポリープは自覚症状がないことが多く、検診以外では発見が難しいのが現実です。
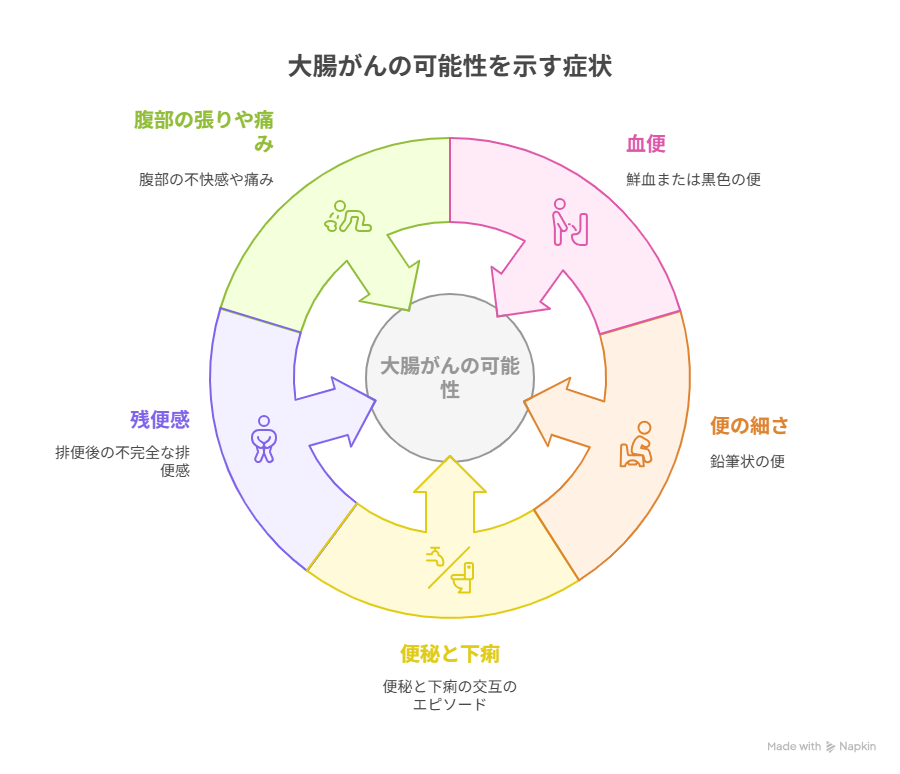
大腸ポリープの多くは“無症状”
大腸ポリープが数mm〜1cm程度の小さい段階では、便通や体調にほとんど変化が出ません。そのため「大腸カメラで偶然見つかった」という方が多くを占めます。以下の表は、大腸ポリープの進行度と自覚症状の有無をまとめたものです。
| ポリープの大きさ | 自覚症状の有無 | 発見される主な経路 |
|---|---|---|
| ~10mm未満 | なし | 大腸カメラ |
| 10~20mm | 通常なし | 便潜血・大腸カメラ |
| 20mm以上 | 稀に血便や下血 | 症状・便潜血・大腸カメラ |
症状が出てからでは、すでにポリープが大きくなっていたり、がん化が進行している場合もあるため注意が必要です。
血便や便通異常は要注意サイン
特に以下のような症状がある場合は、大腸がんの初期症状の可能性もあるため、早めの医療機関受診が勧められます。
- 血便(鮮血・黒色便)
- 便の細さ(鉛筆状便)
- 便秘と下痢を繰り返す
- 残便感がある
- 腹部の張りや痛み
これらはがんが進行する過程で腸管が狭くなったり、出血したりすることで現れます。ポリープが直接症状を起こすことは稀ですが、“症状がある=かなり進んでいる”サインとして捉えるべきです。
症状がない人ほど検診が重要な理由
「症状がないから大丈夫」と安心している人ほど、大腸内視鏡や便潜血検査などの定期的なスクリーニングが必要です。実際に、厚生労働省が推奨する大腸がん検診(便潜血法)は、早期がんやポリープの発見率を大きく高めるとされています。
| 検査方法 | 特徴 | 発見できる病変 |
|---|---|---|
| 便潜血検査 | 負担が少なく全国的に実施 | 大腸がん |
| 大腸内視鏡検査 | 精度が高く切除も可能 | 小さなポリープ・早期がん~進行がん |
自覚症状が出てからでは遅いという認識を持ち、年に一度は検診を受けることが、将来の大腸がんを防ぐ第一歩です。
検査と治療の流れ 見つけたらどうすべき?
大腸ポリープが見つかったとき、どのような検査を受け、どのように治療すべきかを知っておくことは非常に重要です。特に「ポリープががんになる前に切除できる」という点は、大腸がんの予防において最大のメリットといえます。
大腸カメラとCT検査の違いと使い分け
大腸の状態を調べる方法にはいくつかありますが、最も有効とされるのが**大腸内視鏡検査(大腸カメラ)**です。以下の表に、検査方法ごとの特徴をまとめました。
| 検査方法 | 特徴 | ポリープ発見率 | 治療(切除) |
|---|---|---|---|
| 大腸内視鏡検査 | 肛門からカメラを挿入し観察 | 高い | 可能(即時) |
| CTコロノグラフィ | CTで腸内を3D画像化 | 中程度 | 不可 |
| 便潜血検査 | 血液の混入を調べる簡易検査 | 低い | 不可 |
CTコロノグラフィ(仮想大腸内視鏡)は、内視鏡が困難な方に有用ですが、ポリープがあっても「画像で見るだけ」で、切除はできません。最終的には、内視鏡による確認と治療が必要です。
内視鏡的ポリープ切除の実際

大腸内視鏡でポリープが見つかった場合、その場で切除されることが多いです。これを**内視鏡的ポリープ切除術(ポリペクトミー)**といいます。
手技には以下のような方法があります:
| 切除法 | 適応ポリープ | 特徴 |
|---|---|---|
| コールドフォーセプスポリペクトミー | 3mm以内の小さなポリープ | 出血ほぼなく安全性が高い |
| コールドスネアポリペクトミー | 3~10mm程度の良性ポリープ | 出血少なく安全性高い |
| ホットポリペクトミー | 茎がある中等大ポリープ | 電気で焼き切る方法 |
| EMR(内視鏡的粘膜切除術) | 10mm以上の平坦なポリープ |
生理食塩水で粘膜を持ち上げて切除 出血リスク高い |
これらの処置は入院不要または1泊程度で行えることが多く、身体的負担も少なく済みます。
切除後の経過観察と再発リスク
ポリープを切除した後は、再発や新たなポリープ発生のリスクがあるため、定期的な内視鏡検査が必要です。
| ポリープの特徴 | 再検査の目安 |
|---|---|
| ポリープなし、過形成ポリープのみ | 3-5年後 |
| 7mm未満、1個のみの腺腫 | 2年後 |
| 7mm未満複数個 又は8mm以上の腺腫 | 1年後 |
| 組織診で異型度が強いと判断された場合 | 1年後 |
大腸ポリープは切除すれば予後良好ですが、「一度できた人は再発しやすい」という特徴もあります。がんの芽を摘むためには、治療後の定期チェックも怠らないことが重要です。
予防と早期発見のポイント がん化を防ぐ生活習慣とは
大腸ポリープは一度できると再発のリスクもあるため、予防と早期発見の両輪が極めて重要です。特に生活習慣の改善は、大腸がん全体の発生リスクを10%下げる可能性があると報告されており、ポリープの再発防止にも効果的です。
定期的な検診のすすめ|便潜血検査と内視鏡の活用
厚生労働省では、40歳以上の男女に対し年1回の便潜血検査を推奨しています。この検査で陽性が出た場合は、必ず大腸内視鏡を受けることが大切です。以下は推奨される検診方法と対象年齢の一覧です。
| 検診法 | 実施対象年齢 | 頻度 | メリット |
|---|---|---|---|
| 便潜血検査 | 40歳以上 | 年1回 | 手軽・費用も安い |
| 大腸内視鏡検査 | 50歳以上またはリスクあり | 3〜5年ごと | 精度が高くポリープ切除も可能 |
検査を「症状が出てから」ではなく、「症状がないうちから」受けることが、がんを未然に防ぐ最大のポイントです。
大腸がんリスクを下げる食事・運動習慣
欧米型の食事(高脂肪・低繊維)や運動不足は、腸内環境を悪化させ、ポリープやがんの発生を促進します。以下のような食習慣と生活行動が、リスク低減に有効です。
| 予防行動 | 効果 |
|---|---|
| 野菜・果物・海藻類の摂取 | 食物繊維が腸内の老廃物を排出し炎症を抑制 |
| 赤身肉や加工肉の制限 | 発がん性物質(ニトロソアミン等)の摂取減少 |
| 毎日の軽い運動(30分) | 腸の蠕動運動が活発になり便通も改善 |
| 禁煙・節酒 | 細胞の遺伝子異常を防ぐ |
特に食物繊維は、大腸内の有害物質を吸着し排出する働きがあり、最も科学的根拠のある予防因子の一つです。
家族歴がある人が特に気をつけたいこと
大腸がんやポリープの家族歴がある方は、**遺伝性腫瘍症候群(FAPやリンチ症候群)**の可能性もあり、一般よりも発症リスクが高いとされます。
| リスク因子 | 推奨される対応 |
|---|---|
| 両親・兄弟姉妹にがん歴あり | 40歳未満でも大腸内視鏡の実施を検討 |
| 家族にFAP・リンチ症候群 | 遺伝カウンセリングや定期的スクリーニングが必要 |
日本消化器病学会では、家族歴のある人は40歳よりも前からの検診を推奨しています。
まとめ
大腸ポリープは明確な大腸がんの予備軍です。
ですが、まず最初の一歩として大腸カメラを行わないと、自分がどのようなポリープがあり、どの位大腸がんのリスクがあるのかが分かりません。
当院ではできる限り40歳からの大腸カメラを推奨しています。
是非この記事を最後まで読んで頂いた方は、大腸カメラを念頭に当院までご連絡を下さい。
引用論文・資料一覧
- Winawer SJ, et al. Prevention of colorectal cancer by colonoscopic polypectomy. N Engl J Med. 1993;329(27):1977–1981.
- Lieberman DA, et al. Guidelines for colonoscopy surveillance after screening and polypectomy. Gastroenterology. 2012;143(3):844–857.
- 日本消化器病学会 編. 『大腸ポリープ診療ガイドライン 2020年版』南江堂.
- 厚生労働省「がん検診のあり方に関する検討会」報告書(2021年)
- Rex DK, et al. Serrated lesions of the colorectum: review and recommendations. Gut. 2012;61(8):1124–1130.
当院では、麻酔薬を使った苦痛の少ない内視鏡検査を行っています。内視鏡専門医である院長が責任を持って担当し、大腸ポリープがあれば当日切除も可能です。

検査の説明を聞いてから大腸カメラを受けたい方は【外来Web予約】へお進みください。
先に検査日を決めたい方は【大腸カメラWeb予約】へお進みください。
【監修者】
かわぐち内科・内視鏡クリニック
川口 佑輔
2010年北里大学医学部卒業
日本内科学会認定医
日本消化器内視鏡学会専門医
日本肝臓病学会専門医
