ピロリ菌除菌は何の意味があるの?胃がんの予防効果について解説
「まさか自分が胃がんに?」そう思うかもしれませんが、日本人にとって胃がんは未だに高い罹患数・死亡率を示す身近な病気です。そして、その主な原因の一つが、胃に潜む「ピロリ菌」であることはご存じでしょうか。長期間の感染が、知らず知らずのうちに胃の粘膜に深刻なダメージを与え、胃がんリスクを高めている可能性があります。
しかし、ご安心ください。ピロリ菌を除菌することで、胃がんの発症リスクを約58%も低減できることが科学的に証明されています。この記事では、ピロリ菌除菌が胃がん予防にどのような意味を持つのか、そのメカニズムから具体的な予防効果、さらには除菌後の重要なケアまで、専門的な知見に基づいて詳しく解説します。あなたの胃の健康と未来を守るために、ぜひこの情報を役立ててください。
目次
ピロリ菌の正体と除菌治療の基本
「ピロリ菌」という言葉をご存じですか?胃の中に住み着くこの菌は、胃の粘膜に炎症を引き起こします。長く続く炎症は、胃がんをはじめとする深刻な病気の原因となることが分かっています。
日本人にとって胃がんは、依然として高い死亡率と罹患数を示す病気です。しかし、ピロリ菌の存在が明らかになってからは、除菌治療が胃がんの主要な予防策として注目されています。早期に感染の有無を調べ、適切に対応することが、将来の胃の健康を守る上で非常に重要です。
ピロリ菌の感染経路と主な症状
ピロリ菌(ヘリコバクター・ピロリ)は、人の胃の粘膜にのみ生息できる特殊な細菌です。感染すると、ほぼ例外なく胃の粘膜に慢性的な炎症が引き起こされます。この慢性胃炎は、胃がんや胃潰瘍、十二指腸潰瘍などの原因となることが科学的に証明されています。
主な感染経路
ピロリ菌の感染は、ほとんどが胃の免疫機能が未熟な幼少期に起こると考えられています。口から菌が体内に入り込む「経口感染」が主な経路です。
- 家族からの感染:
- 感染しているご家族から、食べ物の口移しや唾液を介してお子さんへ感染することがあります。
- 乳幼児期に感染すると、特別な治療をしない限り成人まで持続感染します。
- そのため、できるだけ早い時期に感染の有無を調べることが推奨されます。
- 高校生や大学生のうちに診断・除菌ができれば、ほぼ100%胃がんにならないことが示唆されています。
- 衛生環境:
- 過去には井戸水などからの感染も多く見られましたが、現在の日本の水道水は衛生的で、水からの感染リスクは極めて低いといえます。
主な症状
ピロリ菌に感染しても、初期段階では自覚症状がほとんど現れません。無症状で感染が進行しているケースも多いため、ご自身で感染に気づくのは難しいことが多いです。しかし、慢性胃炎が進行するにつれて、以下のような症状が現れることがあります。
- 胃の痛みや不快感:
- 特に食後に、みぞおちのあたりに重苦しさや痛みが続くことがあります。
- 胃もたれ:
- 食事がなかなか消化されず、胃が重い、張るといった感覚が続くことがあります。
- 食欲不振・吐き気:
- 胃の不調から、食欲がわかなかったり、気持ち悪さを感じたりすることがあります。
胃の症状は、ピロリ菌感染以外でも起こりえます。症状だけで感染の有無を判断できませんので、正確な診断のためには専門の医療機関での検査が必要です。
胃カメラでわかるピロリ菌感染の兆候
ピロリ菌感染を調べる上で、胃カメラ(上部消化管内視鏡検査)は非常に重要な検査です。胃カメラでは、胃の粘膜の状態を医師が直接目で見て確認できます。ピロリ菌感染によって引き起こされる特徴的な変化や、胃がんなどの重篤な病気の兆候を見つけることができます。
胃カメラで確認できる兆候
正常な胃の粘膜は、規則的な模様をしていて、血色が良く滑らかです。しかし、ピロリ菌が胃に住み着き慢性炎症が続くと、以下の変化が胃カメラで観察されることがあります。
- 鳥肌胃炎(とりはだいえん):
- 胃の粘膜表面に、小さくプツプツとした隆起が無数に現れ、鳥肌のように見える状態です。
- ピロリ菌に対する免疫反応で「リンパ濾胞(りんぱろほう)」が発達しているために起こります。
- 特に若い世代のピロリ菌感染者によく見られます。
- 萎縮性胃炎(いしゅくせいいえん):
- 慢性炎症が続くことで、胃の粘膜が次第に薄くなり、胃酸などを分泌する「胃腺(いせん)」が減少していく状態です。
- 胃カメラで見ると、粘膜が白っぽくなり、血管が透けて見えることがあります。
- この萎縮性胃炎が進行すると、胃がんの発生リスクが大幅に高まります。
胃カメラでこうした兆候が確認された場合、医師はピロリ菌感染を強く疑い、精密検査をおすすめします。胃カメラ検査は、ピロリ菌感染の有無だけでなく、胃がんなどの早期発見にも直結する有用な検査です。定期的な受診を通じて、胃の健康状態をしっかりと把握しましょう。
確実なピロリ菌検査方法4種類と費用
ピロリ菌に感染しているか正確に診断するためには、信頼性の高い検査方法があります。胃カメラで慢性胃炎が疑われた場合、保険適用で検査を受けられます。ここでは、一般的に行われる確実性の高い検査方法を4つご紹介します。
1. 尿ピロリ抗体(採血)
血液検査でピロリ菌に感染したことがあるかを調べる、簡便な検査です。
検査の流れ
採血を行い、血液中のピロリ菌に対する抗体(IgG抗体)を測定します。
結果は後日判明し、過去または現在の感染状況の目安となります。
特徴
採血のみで行えるため、健診などで最も良く行われる方法です。
過去の感染でも陽性になることがあり、除菌後の判定や現在の感染の有無を正確に判断するには他の検査と組み合わせる必要があります。
費用
保険適用(3割負担)で約1,500円~2,000円程度です。
2. 尿素呼気試験(にょうそこきしけん)
息を吐くだけでピロリ菌の有無を調べられる、手軽で精度の高い検査です。
検査の流れ
検査薬を飲み、一定時間後に息を吹き込むだけです。
ピロリ菌の酵素が検査薬を分解し、発生するガス成分を測定します。
特徴
身体的負担が少なく、痛みもありません。
胃酸分泌抑制薬を内服していると結果に影響を及ぼします。
費用
保険適用(3割負担)で約1,500円~2,000円程度です。
3. 便中抗原検査(べんちゅうこうげんけんさ)
便の中にピロリ菌の特定のタンパク質(抗原)が含まれているかを調べる検査です。
検査の流れ
ご自宅で便を採取し、医療機関に提出するだけです。
特徴
身体的な負担が全くなく、痛みもありません。
胃酸分泌抑制薬を止められない方のピロリ菌除菌効果判定に用いられます。
費用
保険適用(3割負担)で約1,500円~2,000円程度です。
4. 胃組織検査(いそしきけんさ)
胃カメラ検査と同時に行われる検査で、胃の粘膜の状態を直接確認しながら詳細な情報を得られます。
検査の流れ
胃カメラ中に、ピロリ菌がいそうな部位の粘膜をごく少量採取します。
採取した組織で酵素反応を確認したり、顕微鏡でピロリ菌の有無や胃炎の進行度を評価したりします。
特徴
胃の状態と感染の有無を一度に確認できるため効率的です。
胃カメラで検査ができるため、他の検査を行わずにピロリ菌の有無を確認できます。
費用
保険適用(3割負担)で胃カメラ費用に加えて約2,000円~4,000円程度です。
5. 4種類の検査のまとめ
| 検査方法 | 主な特徴 | 患者さんの負担 | 費用(3割負担の目安) |
|---|---|---|---|
| ピロリ抗体(採血) | 採血で判定できる、最も高頻度に行われる検査。除菌後の方には向かない。 | 低い(なし) | 約1,500円~2,000円 |
| 尿素呼気試験 | 息を吐くだけで簡単、高精度、除菌後の判定に最もよく用いられる。 | 低い(なし) | 約1,500円~2,000円 |
| 便中抗原検査 | 便を提出するだけ、身体への負担なし。除菌判定にも。 | 低い(なし) | 約1,500円~2,000円 |
| 胃組織検査(胃カメラと同時) | 胃の状態と感染有無を同時に確認、胃炎評価も。 | 中程度(胃カメラあり) | 約2,000円~4,000円(追加) |
どの検査方法が適切かは、医師が胃カメラの結果や患者さんの状況を考慮して判断します。不明な点があれば、遠慮なく医師に相談してください。
除菌治療の具体的な流れと服用期間
ピロリ菌の感染が確認された場合、除菌治療は胃がんや胃潰瘍、十二指腸潰瘍を未然に防ぐ上で、きわめて重要なステップです。この治療は、複数の内服薬を組み合わせることで、ピロリ菌を効果的に除去することを目指します。
除菌治療の基本的な流れ
除菌治療は、「一次除菌」と、一次除菌でうまくいかなかった場合に備える「二次除菌」の2段階で構成されています。
一次除菌
薬剤
胃酸を抑える「プロトンポンプ阻害薬(PPI)」と2種類の抗菌薬(「アモキシシリン」「クラリスロマイシン」)の計3種類を同時に服用します。抗菌薬が効きやすい環境を作り、ピロリ菌を効率的に排除します。
服用期間
薬は通常、朝食後と夕食後に1日2回、7日間連続して服用します。自己判断で服用を中止すると、除菌失敗や薬剤耐性の原因となるため、医師の指示通りに飲み続けることが大切です。
除菌判定
一次除菌薬を飲み終えてから、通常4週間以上の期間を空けた後に、除菌成功を確認する検査を行います。尿素呼気試験や便中抗原検査が主に用いられます。
二次除菌(一次除菌が不成功だった場合)
一次除菌で除菌できなかった場合(約6~8%のケース)は、二次除菌に進みます。
薬剤
PPIは継続し、抗菌薬を2種類(「アモキシシリン」「メトロニダゾール」)に変更し、計3種類の薬を7日間服用します。一次除菌で効果がなかった菌にも対応します。
服用期間
こちらも朝食後と夕食後に1日2回、7日間連続で服用します。
除菌判定
二次除菌後も、再び4週間以上の期間を空けてから、除菌が成功したかどうかの判定検査を行います。
当クリニックのデータでは、一次除菌で約92~94%の高い成功率を誇ります。二次除菌を含めると99%以上という非常に高い確率でピロリ菌の除菌が可能です。たとえ一度で除菌できなくても、諦めずに医師と相談し、次の治療に進むことが、胃がん予防への確実な道となります。
知っておきたい除菌薬の副作用と対処法
ピロリ菌の除菌治療に使われる薬は、高い除菌効果が期待できる一方で、いくつか副作用が出ることがあります。副作用について事前に知っておくことで、治療期間中も安心して過ごし、適切に対処することができます。ほとんどの場合は一時的なものです。
主な副作用とその対処法
| 副作用の種類 | 症状の具体例 | 対処法とアドバイス |
|---|---|---|
| 下痢 | 便が軟らかくなったり、水のような便が出たりします。 | 抗菌薬が腸内細菌のバランスを一時的に変えることで起こります。多くは軽度で、服用を続けるうちに治まります。脱水予防に水分補給を。ひどい場合は医師に相談ください。整腸剤が処方されることもあります。 |
| 味覚異常 | 口の中に苦味を感じたり、食事が美味しく感じられなくなったりします。 | 「クラリスロマイシン」でよく見られる副作用です。薬を飲んでいる間だけの症状で、除菌治療が終われば元に戻ります。食事の味付けを工夫したり、好きなものを食べたりして乗り切りましょう。 |
| 腹痛・吐き気 | 胃のむかつきや、軽い腹部の痛み、気持ち悪さを感じることがあります。 | 軽度であれば、服用を続けるうちに慣れることが多いです。食後に服用することで症状が和らぐことも。痛みが強い場合は、我慢せずに医師に相談してください。 |
| 発疹・じんましん | 皮膚に赤みやかゆみを伴う発疹が出たり、じんましんができたりします。 | 抗菌薬に対するアレルギー反応の可能性があります。こうした症状が出たら、すぐに薬の服用を中止し、速やかに医療機関を受診してください。重篤化の恐れがあるため迅速な対応が求められます。 |
服用を継続することの重要性
副作用が出たとしても、自己判断で薬の服用を途中でやめたり、量を減らしたりすることは絶対に避けてください。途中で治療を中断すると、ピロリ菌が完全に除去されないだけでなく、残った菌が薬に対する耐性を持ってしまい、次の治療がより難しくなる可能性があります。
ほとんどの副作用は一時的なもので、薬の服用期間が終われば自然に治まります。もし副作用が強く、我慢できないと感じる場合は、一人で抱え込まず、すぐに薬を処方した医師や薬剤師にご相談ください。症状を和らげるための追加の薬や服用方法の調整など、皆さんが安心して治療を継続できるよう、適切な対処法を提案させていただきます。
ピロリ菌除菌で胃がんリスクはどう変わる?科学的エビデンス
ピロリ菌に感染していると診断され、除菌治療を検討されている患者さんは、本当に除菌で胃がんが予防できるのか、その効果がどの程度なのか、深く気にかけていらっしゃることと思います。胃がんは日本人にとって、依然として身近な病気の一つです。できることなら、事前に予防したいと考えるのは当然のことでしょう。
消化器内科専門医として、私は日々多くの患者さんと向き合っています。その中で、ピロリ菌除菌がいかに胃がん予防に重要か、そしてそれが科学的な根拠に基づいているかを、皆さんに分かりやすくお伝えしたいと思います。世界中で行われた多くの研究データから、ピロリ菌除菌が胃がんリスクにどのような影響を与えるのか、具体的なエビデンスを解説していきます。
除菌による胃がん発症リスクの具体的な低減効果
ピロリ菌は、世界保健機関(WHO)も認める、胃がんの「主要な原因」の一つです。そのため、ピロリ菌を除菌する治療が胃がんの発症を予防する効果について、世界中で大規模な研究が重ねられてきました。
特に胃がんの発生率が高い日本人を対象とした大規模な解析では、ピロリ菌を除菌することで、胃がんの発症リスクが約58%も低減する(相対リスク0.42)という驚くべき結果が示されています。これは、除菌をしない場合に比べて、胃がんになるリスクが半分以下になることを意味します。この効果は非常に大きく、皆さんの胃の健康を守る上で、きわめて重要な意味を持ちます。
私たちが「ピロリ菌感染が胃がんの主な原因である」と確信しているのは、こうした確かな科学的エビデンスがあるからです。2013年には、こうした強力なエビデンスに基づき、日本でもピロリ菌感染による慢性胃炎への除菌治療が保険適用となりました。これは、国民全体の胃がん予防への公衆衛生的介入として、大きな一歩だったと言えます。
| 項目 | 説明 |
|---|---|
| 胃がん原因 | ヘリコバクター・ピロリ菌(H. pylori)感染は、胃がんの主な原因であることが国際的に認められています。 |
| リスク低減効果 | 除菌治療により、胃がんの発症リスクが約3~4割低下し、特に日本人を対象とした解析では約58%(相対リスク0.42)有意に低下することが示されています。これは、胃がん発症の危険性を半分以下に抑える効果があるということです。 |
| 除菌対象者 | 健康なピロリ菌感染者の方だけでなく、早期胃がんの内視鏡切除後に別の場所から胃がんが発生するリスク(異時性胃がん)がある方、さらにはご家族に胃がんを患った方がいる高リスク者の方(発症リスク0.45)においても、除菌治療は胃がんの発生を大幅に抑制する効果が確認されています。 |
皆さんが「なぜ胃カメラでピロリ菌検査を勧められたのだろう」「除菌って本当に必要なのだろうか」と感じることもあるかもしれません。しかし、この58%という数字は、将来の胃がんという重い病気から皆さんを守るための、非常に強力な予防策となるのです。
若年での除菌が胃がん予防に最も効果的な理由
ピロリ菌の除菌による胃がん予防効果は、除菌を行う年齢によって大きく差が出ることが分かっています。特に若い年齢でピロリ菌を除菌するほど、胃がんの発症リスクをより効果的に低減できるとされています。
この理由を理解するために、少し胃の粘膜の状態について説明しましょう。本来、健康な胃の粘膜は、規則的な模様をしていて、胃酸などを分泌する「胃腺」がぎっしりと並んでいます。しかし、ピロリ菌が長期間にわたって胃に感染していると、慢性的な炎症が続き、胃の粘膜に「萎縮(いしゅく)」や「腸上皮化生(ちょうじょうひかせい)」と呼ばれる変化が起こり始めます。
- 萎縮(いしゅく)
胃の粘膜が炎症によって次第に薄くなり、胃液を分泌する胃腺が減少してしまう状態です。
これは「萎縮性胃炎」と呼ばれ、進行すると胃がんのリスクが高まります。 - 腸上皮化生(ちょうじょうひかせい)
萎縮がさらに進むと、胃の粘膜が、本来は腸にしか見られない組織に変化してしまう状態です。
この変化も「前がん病変」の一つとされており、胃がんが発生しやすい状態にあることを示します。
これらの変化は「前がん病変」と呼ばれ、将来的に胃がんが発生するリスクが高いと考えられています。若い年齢、例えば中学生や高校生といった早い時期にピロリ菌を除菌できれば、まだこれらの前がん病変が進行していない段階でピロリ菌を排除することができます。それにより、胃の粘膜を健康な状態に保ちやすく、胃がんの発症を最大限に防ぐことが可能になるのです。
実際に、
除菌成功後も要注意!胃がん予防のための継続的なケア
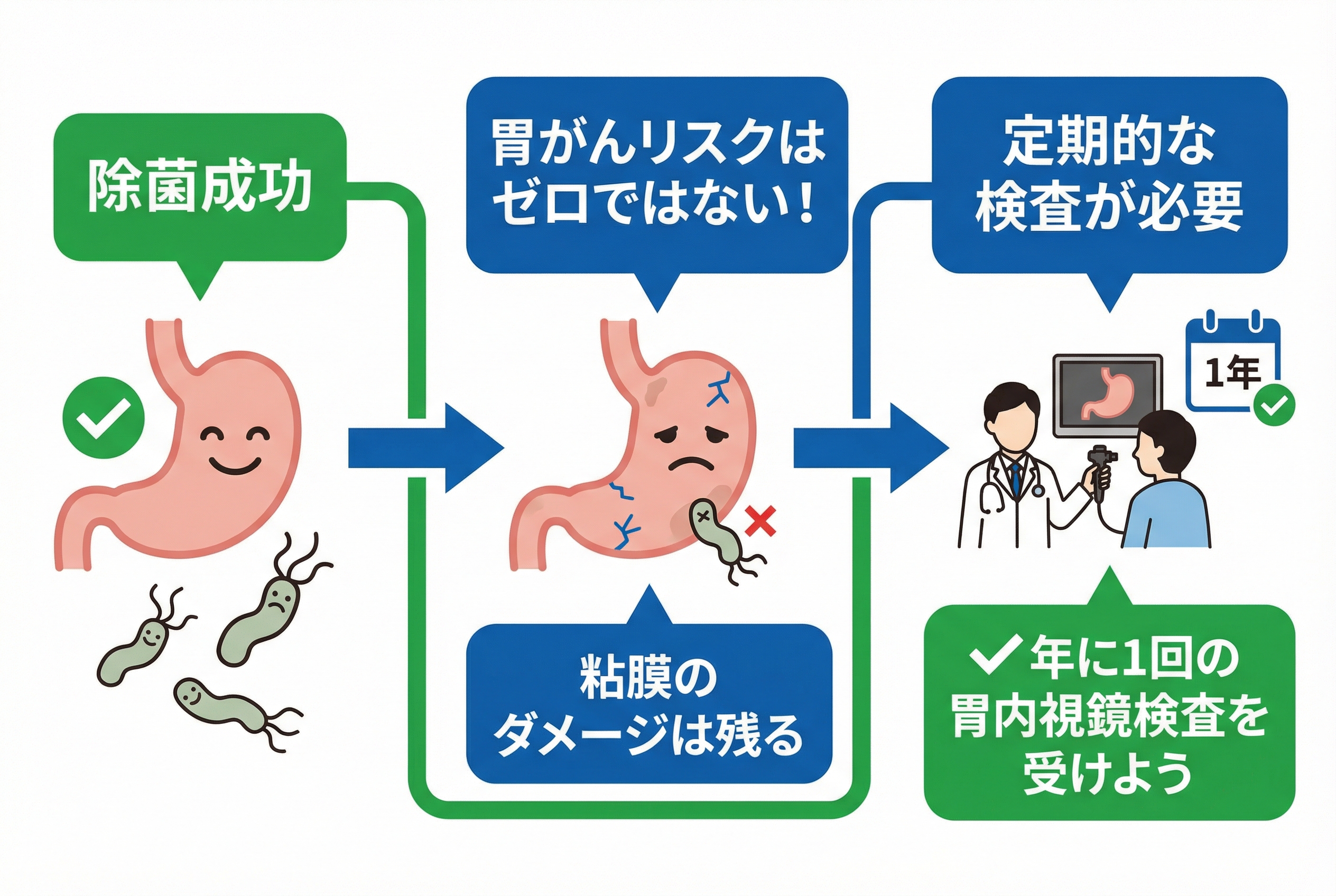
ピロリ菌の除菌治療に成功された患者さんの中には、「これで胃がんの心配はもうなくなった」と安心されている方もいらっしゃるかもしれません。しかし、私たち消化器内科専門医は、除菌成功後も胃がんのリスクが完全にゼロになるわけではないことを、皆さんに強くお伝えしています。これまでのピロリ菌感染によって胃の粘膜に受けたダメージは、すぐに消えるものではありません。除菌後も胃がんの発症リスクは残るため、過度な安心は禁物です。
大切な胃の健康を守り、将来にわたる安心を得るためには、除菌後の正しい知識と適切な予防策を講じることが非常に重要になります。ぜひ、この記事を通じて、除菌後の継続的なケアの必要性をご理解いただき、ご自身の健康維持にお役立てください。
ピロリ菌除菌後も胃がんリスクがゼロではない理由
ピロリ菌を除菌しても胃がんのリスクがゼロにならないのは、長期間にわたるピロリ菌感染が、胃の粘膜に深刻なダメージを与えているためです。このダメージは、除菌によってピロリ菌がいなくなっても、すぐには元通りにならない胃の「体質変化」として残ります。
具体的には、ピロリ菌が引き起こす慢性的な炎症によって、胃の粘膜が次第に薄くなる「萎縮性胃炎(いしゅくせいいえん)」が進行します。この萎縮が進んだ粘膜では、胃酸などを分泌する本来の胃の細胞が減り、代わりに腸の細胞のような組織に変化する「腸上皮化生(ちょうじょうひかせい)」という状態が生じることがあります。
このような萎縮や腸上皮化生といった変化は、「前がん病変」と呼ばれています。これらは、まだがん細胞ではないものの、将来的にがんが発生しやすい「土壌」のような状態だと考えてください。ピロリ菌を除菌することで、炎症の火種は消えますが、一度変化してしまった粘膜の質は、完全には元に戻らないことが多いのです。
実際に、ピロリ菌感染の経験がある方は、除菌に成功したとしても、ピロリ菌に感染したことのない健康な方と比べて、胃がんが発生するリスクが約5倍に高まるという研究結果があります。この数字は、除菌後も決して油断できないことを示しています。そのため、私たちは除菌成功後も、継続的な胃の検査を非常に重要視しています。
除菌後5年間は特に注意すべき理由と検査頻度
ピロリ菌の除菌に成功された方は、特に「除菌後5年間」を注意深く過ごしていただく必要があります。この期間は、除菌時に胃の中にあった非常に小さながんが、除菌後に成長して発見されるケースが多いことが分かっています。
なぜこのようなことが起こるのでしょうか。除菌治療によって、胃の粘膜の炎症が治まり、見た目が一時的に改善することがあります。この粘膜の変化が、それまで胃の表面に隠れていた小さながん病変を、検査で見つけにくくしてしまう可能性があるのです。除菌を終えたばかりの時期は、胃の粘膜が変化の途中にあるため、細かな病変の発見が難しい場合があります。
そのため、私たち消化器内科専門医は、除菌後5年間は年に1回の胃内視鏡検査(胃カメラ)を強く推奨しています。胃内視鏡検査は、胃の粘膜を医師が直接目で見て詳細に観察できるため、非常に小さながんや、前がん病変と呼ばれる異常を早期に発見する上で最も有効な方法です。症状がないからといって検査を怠ると、発見が遅れてしまう可能性があります。
また、ピロリ菌感染は胃潰瘍や十二指腸潰瘍の主な原因でもあります。除菌治療によってこれらの潰瘍の再発は大幅に抑制されますが、非ステロイド性抗炎症薬(NSAIDs)と呼ばれる痛み止めや解熱鎮痛剤などを常用している方は、ピロリ菌とは関係なく、胃潰瘍が発生するリスクがあるため、引き続き注意が必要です。NSAIDsを常用している場合は、必ず主治医にその旨を伝え、胃の定期的なフォローアップを続けることが大切です。
| 検査時期 | 検査内容 | 推奨される頻度 | 目的 |
|---|---|---|---|
| 除菌後5年間 | 胃内視鏡検査(胃カメラ) | 年に1回 | 除菌時に見逃されたがんの早期発見、粘膜変化の確認 |
| 5年経過後 | 胃内視鏡検査(胃カメラ) | 医師と相談の上決定 | 胃がんリスクの継続的評価と早期発見 |
胃がんリスクが高い人が受けるべき定期検査の種類
ピロリ菌除菌後も胃がんのリスクは残りますが、特に以下のような特徴を持つ方は、より一層胃がんの発生リスクが高いとされています。ご自身がこれらに該当するかどうか確認し、定期的な胃の検査をこれまで以上に重視してください。
胃がんリスクが高い方の一例
- 萎縮性胃炎の程度が強い方
除菌前の胃カメラ検査で、胃の粘膜が広範囲にわたり薄くなっていると診断された方です。
粘膜のダメージが大きいと、がんの発生リスクも高まります。 - ご家族に胃がん患者さんがいる方
血縁者、特に親や兄弟姉妹に胃がんを患った方がいる場合、遺伝的な要因も考慮する必要があるため注意が必要です。 - 50歳を過ぎてから除菌治療を受けた方
若い頃からピロリ菌に感染していた可能性が高く、胃粘膜へのダメージが長期間にわたり蓄積していると考えられます。 - 過去に胃潰瘍や十二指腸潰瘍の既往がある方
これらの病気もピロリ菌感染が主な原因となることが多く、胃粘膜のダメージが大きいことを示唆しています。 - 喫煙や過度な飲酒などの生活習慣がある方
ピロリ菌感染とは別に、胃がんのリスクを高める要因となります。
このような胃がんリスクが高い方が受けるべき定期検査は、やはり胃内視鏡検査(胃カメラ)が最も重要です。胃カメラでは、胃の粘膜の色、形、表面の凹凸、血管のパターンなどを、高精細な画像で詳細に観察できます。もし、ごくわずかでも疑わしい病変が見つかった場合、その場で組織の一部を採取する「生検(せいけん)」を行うことが可能です。生検によって、細胞レベルでがんの有無や種類を正確に診断できます。
胃がんには、特有の初期症状というものがほとんどありません。進行した胃がんであっても、自覚症状が全くない方も多くいらっしゃいます。そのため、「胃の調子が悪いと感じないから大丈夫」という自己判断は非常に危険です。症状の有無にかかわらず、定期的な内視鏡検査を受けることが、胃がんの早期発見、そして治療成功の鍵となります。
胃がんリスク別の推奨検査頻度
| 胃がんリスクの高さ | 推奨される検査 | 検査頻度(目安) | 補足 |
|---|---|---|---|
| 標準的リスク | 胃内視鏡検査(胃カメラ) | 年に1回(除菌後5年間は特に) | その後も医師と相談して決定 |
| 高リスク | 胃内視鏡検査(胃カメラ) | 年に1回(厳守) | 早期発見のため、より厳密な定期検査が必要です |
| (上記一例に該当する方) | 必要に応じて追加検査や詳細な観察も検討 | 医師の指示に従い、検査の間隔や種類を調整しましょう |
バリウム検査(胃X線検査)も胃がん検診の一つとして行われることがありますが、胃の粘膜の微細な変化を捉えたり、生検を同時に行ったりする点では、胃内視鏡検査の方が優れていると私たちは考えています。ご自身の胃がんリスクについて不明な点があれば、必ず消化器内科の専門医にご相談ください。
専門医による胃がんリスク評価と相談の重要性
胃がんのリスクは、患者さん一人ひとりの胃の粘膜の状態、これまでのピロリ菌感染期間、生活習慣、ご家族の病歴など、非常に多くの要因によって大きく異なります。そのため、一般的な情報だけで判断せず、ご自身の具体的な状況に基づいた専門的なリスク評価を受けることが極めて重要です。
私たち消化器内科の専門医や内視鏡専門医は、これまでの豊富な診察経験と、常にアップデートされる最新の医学的知見に基づき、皆さんの胃の粘膜の萎縮の程度、過去の検査データ、現在の生活習慣などを総合的に判断し、精度の高い胃がんリスク評価を行うことができます。そして、その評価結果に基づいて、患者さん一人ひとりに最適な胃がん検診の頻度や、日常生活で注意すべき点など、具体的なアドバイスを提案させていただきます。
不安なことや疑問に思うことがあれば、どんな些細なことでも構いません。遠慮なく専門医に相談してください。「除菌後に胃の調子が少し気になる」「家族に胃がんの人がいるので、自分ももっと詳しく検査すべきか」「今後の胃がん検診の具体的なスケジュールをどうしたら良いか」といった疑問や相談も歓迎いたします。
専門医との定期的な対話を通じて、皆さんは安心して胃の健康管理を継続することができます。胃がんの早期発見、そして治療成功は、まさに皆さんの長期的な健康寿命を守るための最も確実なステップとなるでしょう。私たちは、皆さんが安心して日常生活を送れるよう、全力でサポートいたします。
ピロリ菌除菌と胃がんQ&A
ピロリ菌除菌と胃がんの関係について、私たち消化器内科医が患者さんから日頃よくいただくご質問にお答えします。胃がんへの不安を解消し、適切な健康管理の一助となれば幸いです。
Q1. 除菌すれば胃がんは完全に防げますか?
いいえ、残念ながらピロリ菌を除菌しても、胃がんのリスクが完全にゼロになるわけではありません。
過去のピロリ菌感染によって、胃の粘膜は長期間にわたりダメージを受けています。
このダメージが原因で、胃の粘膜が薄くなる「萎縮性胃炎(いしゅくせいいえん)」や、胃の粘膜が腸の細胞のように変化する「腸上皮化生(ちょうじょうひかせい)」という状態が残ることがあります。
これらは「前がん病変」と呼ばれ、がんが発生しやすい土壌のようなものです。
除菌によって炎症は治まりますが、一度変化した粘膜の質は元には戻りにくいのです。
ピロリ菌感染歴がある方は、感染経験のない方と比べて、胃がんのリスクが約5倍に高まるという研究結果もあります
まとめ
ピロリ菌の除菌は、胃がんの発症リスクを大幅に低減させる非常に重要な意味を持ちます。特に若い時期に除菌を行うことで、より効果的に胃がんを予防できることが分かっていますね。
しかし、一度ピロリ菌に感染した胃の粘膜は、除菌後もダメージが残り、胃がんのリスクがゼロになるわけではありません。そのため、除菌後も油断せず、特に最初の5年間は年に1回の胃カメラ検査をおすすめします。
ご家族に胃がんの既往がある方や、胃の萎縮が進んでいる方は、さらに丁寧な継続ケアが大切です。ご自身の胃がんリスクを知り、不安なことや気になる症状があれば、いつでも専門医にご相談くださいね。早期発見が、何よりも大切ですよ。
参考文献
- ピロリ菌除菌による胃がん予防効果のエビデンスは? | みどりのふきたクリニック
- ピロリ菌について | かなや内科クリニック
- ピロリ菌を除菌後5年経つとどうなる?除菌後の胃がんリスクも解説 | 胃と大腸の内視鏡ナビ
