ピロリ菌がいなくても胃がんになる?知られざるリスクと最新ガイドラインに基づく対策

胃がんといえば「ピロリ菌」が原因と考えられてきましたが、ピロリ菌に感染していない人にも胃がんが発生するケースが近年明らかになってきました。これは「ピロリ菌陰性胃がん」と呼ばれ、診断も予防も難しく、医療現場で注目されています。
本記事では、最新のガイドラインや研究データに基づき、ピロリ菌陰性胃がんの特徴、診断、治療、予後、そして日常でできる対策を詳しく解説します。
ピロリ菌陰性胃がんとは?
なぜ注目されているのか
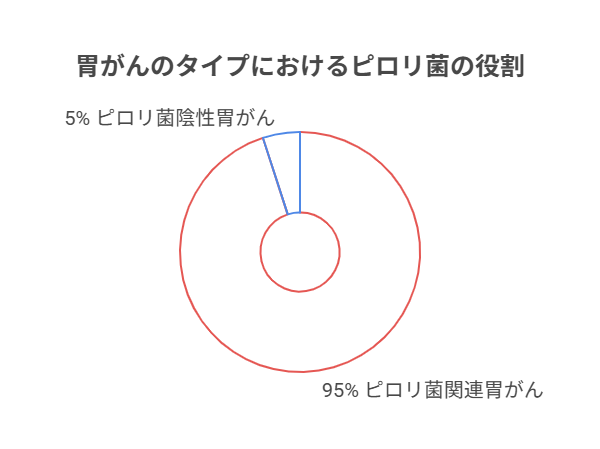
ピロリ菌陰性胃がんは、ピロリ菌に感染したことがないにも関わらず発症する胃がんです。これまで胃がんの約95%以上がピロリ菌感染を伴うとされてきましたが、近年では、全体の5%程度がピロリ菌陰性であると報告されています。
衛生環境の改善や除菌治療の普及により、今後はこのタイプの胃がんの割合が増加する可能性が指摘されています。
特徴的な発症傾向とは?
-
若年層や女性に多い
-
胃体部や噴門部に発生しやすい(胃の真ん中から上)
-
印環細胞がんや胃底腺型腺がんが多い
粘膜に明らかな異常が見られないため、内視鏡検査でも見逃されやすいことが問題視されています。
診断法とガイドライン
正確な診断には「3方向からの除外」が必要
ピロリ菌陰性胃がんの診断は非常に慎重に行われます。日本ヘリコバクター学会のガイドライン(2020年改訂版)では、組織学的に胃がんが検出された上で以下の3つを満たす必要があります:
-
現在の感染がない(尿素呼気試験・便中抗原検査が陰性)
-
過去の感染歴がない(血中または尿中抗体が陰性)
-
内視鏡で萎縮性胃炎などが見られない
主な検査方法と目的
胃カメラ検査
胃がんの診断はほとんどの場合、胃カメラによる組織検査で行われます。
苦痛の少ない胃カメラについてはこちらをご覧ください。
ピロリ陰性胃がんには、進行の早いものと遅いものの2種類の組織型があり、特に進行の早い印鑑細胞がんには注意が必要です。
-
胃底腺型腺がん:進行が遅く早期発見できれば予後良好
-
印環細胞がん:若年層に多く浸潤性が高く予後不良な場合がある
ラズベリー型腫瘍
ラズベリー型腫瘍(raspberry-like tumor)は、近年注目されているピロリ菌陰性胃がんの特徴的な内視鏡所見の一つです。内視鏡では、胃の粘膜上にラズベリーのように小さな顆粒状結節が密集した形で観察され、特に胃体上部や噴門部付近に発生しやすいとされています。
このタイプの腫瘍は組織学的には胃底腺型腺がんや腸型分化腺がんであることが多く、進行は比較的遅い傾向にあります。しかし、粘膜下層へ浸潤しているケースも報告されており、早期発見が重要です。
ある多施設共同研究では、ラズベリー型腫瘍の患者のうち約80%がピロリ菌陰性で、平均年齢は50歳代、女性にやや多く見られました。腫瘍径は5mm以下のものが多数を占め、内視鏡的粘膜下層剥離術(ESD)で治療可能なケースがほとんどです。
ピロリ菌の検査方法
またピロリ菌の検査には以下の様なものがあります。
ピロリ陰性胃がんの診断にはこれらの検査を組み合わせ、慎重に診断を行います。
| 検査法 | 目的 |
|---|---|
| 尿素呼気試験(UBT) | 現在の感染確認 |
| 便中抗原検査 | 現在の感染確認 |
| 血中・尿中抗体 | 過去の感染歴の確認 |
治療方針と対応
基本は胃がん治療ガイドラインに準拠
ピロリ菌陰性胃がんの治療は、通常の胃がんと同様に行われます。病期に応じて内視鏡治療・外科手術・化学療法が選択されます。
| 病期 | 主な治療法 |
|---|---|
| 早期(ステージI) | 内視鏡的粘膜切除(ESD)や胃部分切除 |
| 進行期(ステージII以降) | 胃切除+リンパ節郭清+補助化学療法 |
| 転移・再発あり | 化学療法(S-1、FOLFOX、分子標的薬など) |
再発リスクと予後
再発リスクは?予後は良いのか?
陰性胃がんは一部で比較的予後が良いとされる一方で、発見が遅れた場合や悪性度の高いタイプ(例:印環細胞がん)では再発率が高く予後不良となることもあります。
再発に関わる主な要因
表に挙げたようなリスク因子のある方は、再発のリスクが高い傾向にある注意が必要です。
| リスク因子 | 内容 |
|---|---|
| 若年者または高齢者での発見 | 印環細胞がんの発症リスク |
| 胃の体部・噴門部での発生 | 内視鏡で発見しにくい |
| 粘膜下への深い浸潤 | 病変が目立たず、進行が早いことがある |
胃がん発症後のフォローアップの違い(ピロリ陽性胃がんとの比較)
| 項目 | ピロリ菌陽性胃がん | ピロリ菌陰性胃がん |
|---|---|---|
| 除菌の有効性 | 再発予防に有効 | 無効(除菌対象ではない) |
| 再発部位 | 胃内中心 | 胃外・リンパ節・腹膜播種なども |
| 検査頻度 | 年1回程度 | 状況により頻回検査が必要 |
予防と日常の備え
陰性胃がんに予防策はあるのか?
ピロリ菌が陰性であると、自分は胃がんにはならないと考え、予防を疎かににしてしまいがちです。
ここまで述べてきたように、ピロリ菌の感染者が減っても、胃がん自体は存在し続けています。
ピロリ菌がいないと分かっても、定期的な胃カメラ検査はやはり必要なのです。
各自治体にて『胃がん検診』の取り組みを行っているところも多く、是非そのような機会を活用し、胃カメラ検査を数年に一度は受けてみるようにしましょう。
その他、胃がんの予防に有効な習慣については以下に記載致します。
胃がん予防に有効な習慣
| 生活習慣 | 解説 |
|---|---|
| 野菜・果物を積極的に摂取 | 抗酸化物質の摂取が細胞の変異を抑制する |
| 塩分や加工食品の摂取を控える | 胃粘膜への刺激を減らす |
| 禁煙・節度ある飲酒 | 全身のがんリスク低下にもつながる |
| 年1回の胃カメラ検査 | 症状がなくても早期発見につながる |
まとめ:ピロリ菌がいなくても胃がんにはなる
「ピロリ菌がいないから胃がんの心配はない」と思っている方は要注意です。陰性胃がんは発見されにくく、進行してから見つかることも多いため、予防意識と検査習慣が命を守るカギとなります。
胃の不調が続く、体重が減少している、食欲が落ちてきたと感じたら、早めに内視鏡検査を受けることをおすすめします。
引用文献
-
日本ヘリコバクター学会. 「ヘリコバクター・ピロリ感染の診断と治療ガイドライン(2020年改訂版)」
-
日本胃癌学会. 「胃癌取扱い規約 第15版」「胃癌治療ガイドライン 2021年版」
-
Ueyama T, et al. Fundic gland-type adenocarcinoma of the stomach: a clinicopathologic analysis. Am J Surg Pathol. 2015
-
Yoshida T, et al. Clinical characteristics and outcomes of Helicobacter pylori-negative gastric cancer: a multicenter study. Gastric Cancer. 2020
-
NCCN Guidelines. Clinical Practice Guidelines in Oncology – Gastric Cancer, Version 3.2021
【監修者】
かわぐち内科・内視鏡クリニック
川口 佑輔
2010年北里大学医学部卒業
日本内科学会認定医
日本消化器内視鏡学会専門医
日本肝臓病学会専門医
