大腸ポリープってそもそも何?
「自分はまだ若いから大丈夫」「特に症状はないから関係ない」…その“思い込み”が、気づかぬうちに大腸がんのリスクを高めているかもしれません。実は、大腸内視鏡検査で発見されるポリープの実に8割が、将来がん化する可能性を秘めた「腺腫」という“がんのタマゴ”なのです。
自覚症状がないまま静かに成長し、がんへと姿を変えるこのポリープ。しかし、絶望する必要はありません。米国の研究では、がんになる前の段階でポリープを切除することで、大腸がんによる死亡率を53%も激減させられることが証明されています。
この記事では、あなたの未来の健康を守る鍵となる、大腸ポリープの正しい知識と、がんを未然に防ぐための最善策を徹底解説します。
目次
大腸ポリープとは?放置するリスクと症状
健康診断で「便潜血陽性」という結果を受け取ったり、ご自身の便に血が混じっていることに気づいたりした時、「もしかして大腸がんでは?」と大きな不安を感じる方は少なくありません。
大腸ポリープは決して珍しい病気ではありません。
しかし、その中には将来がんへと姿を変えるものが存在します。
放置せずにご自身の体の状態を正しく理解することが、未来の健康を守る鍵となります。
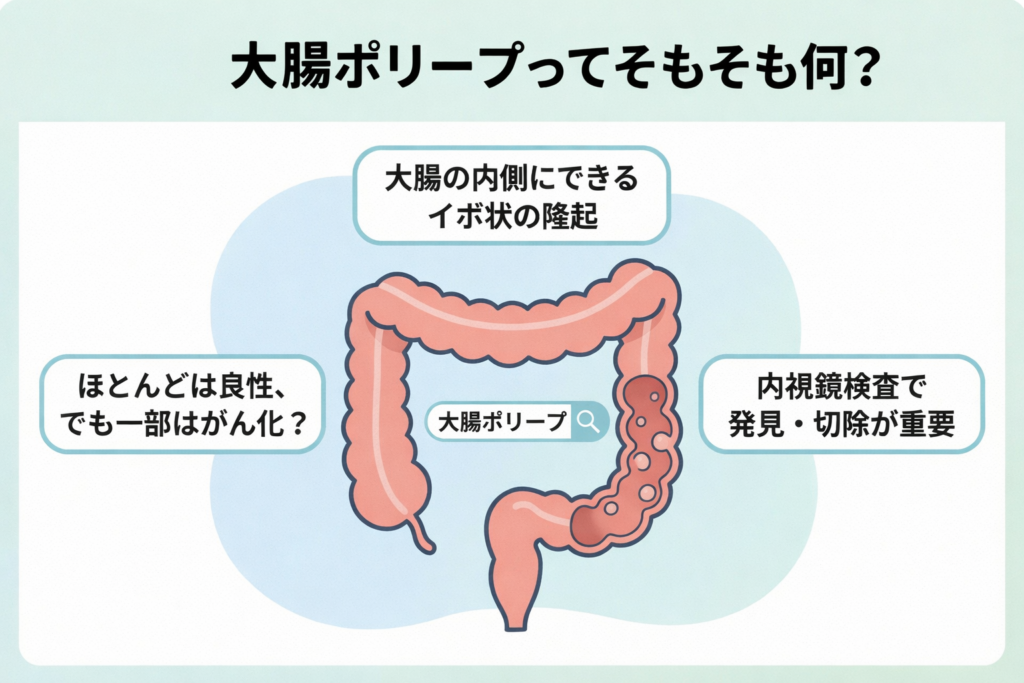
大腸ポリープの正体は粘膜にできるイボ
大腸ポリープとは、大腸の内側をおおう粘膜が、部分的に盛り上がってできた「イボ」のような隆起物です。
大きさは数ミリの小さなものから、3センチを超えるものまで様々です。
特に、肛門に近い「S状結腸」や「直腸」にできやすい傾向があります。
ほとんどの大腸ポリープは、小さいうちは自覚症状がありません。
そのため、「症状がないから大丈夫」という自己判断は非常に危険です。
ポリープが大きくなるにつれて、以下のようなサインが現れることがあります。
大腸ポリープの主な症状チェックリスト
- 便に血が混じる、または便の表面に血液が付着する(血便)
- 健康診断の便潜血検査で陽性の結果が出る
- 原因のわからない便秘や下痢を繰り返す
- お腹が張る感じや、腹痛がある
- 便が以前より細くなったように感じる
これらの症状は他の病気でも見られるため、専門医による診断が不可欠です。
最も重要な点は、ポリープの中には長い年月をかけてがん化するものがあるという事実です。
症状がない段階で大腸内視鏡検査(大腸カメラ)を受け、がんになる前のポリープを切除することが、大腸がんを予防する最も有効な手段です。
大腸がんの「タマゴ」と呼ばれる大腸腺腫の正体
健康診断で「大腸ポリープの疑い」と指摘された時、多くの方が「これはがんなのだろうか」と心配になります。
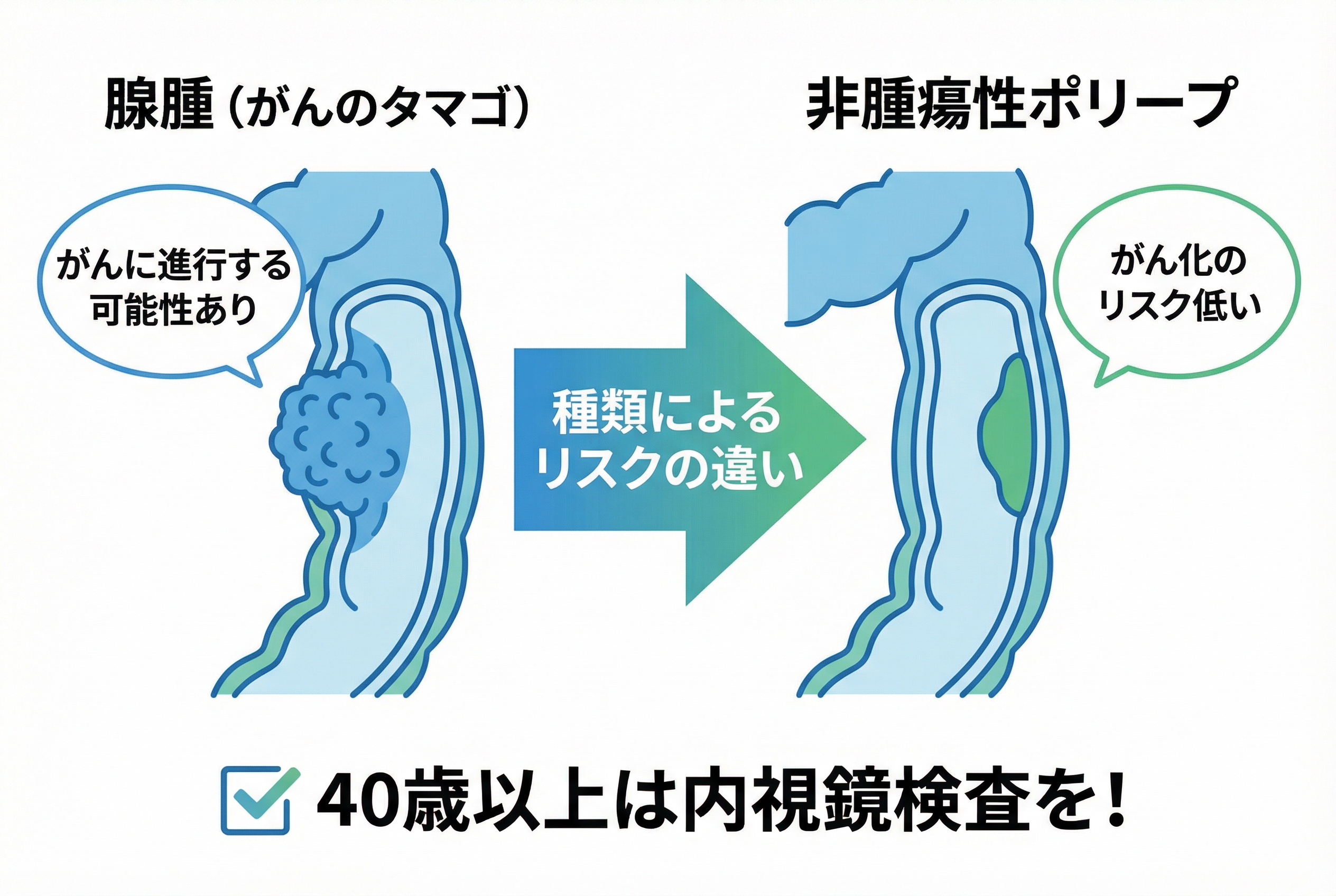
大腸ポリープには様々な種類がありますが、特に注意が必要なのが「腺腫(せんしゅ)」です。
腺腫は良性の腫瘍ですが、放置するとがん化する可能性があるため、「大腸がんのタマゴ」と呼ばれています。
この腺腫を正しく理解し、適切に対処することが、将来の大腸がんを防ぐ最も有効な手段となります。
大腸腺腫とは?なぜ人間には大腸腺腫ができるのか?
大腸腺腫とは、大腸の粘膜の細胞が異常に増えることでできる、良性のポリープの一種です。
腺腫ができる根本的な原因は、細胞の設計図である「遺伝子の異常」にあると考えられています。
私たちの体を作る細胞は、遺伝子の情報に基づいて orderly(整然)に増えたり、役目を終えると自然に消えたりします。
しかし、遺伝子に傷がつくと細胞増殖のブレーキが壊れ、無秩序に細胞が増え続けてポリープができてしまうのです。
遺伝子に異常が起きる背景には、主に2つの要因が関係しています。
| 要因の種類 | 具体的な内容 |
|---|---|
| 環境的な要因 (後天的な要因) |
日々の生活習慣が遺伝子にダメージを与える引き金となります。 ・年齢:50歳を過ぎるとリスクが上昇します。 ・食事:赤肉(牛・豚肉など)や加工肉中心の、高脂肪・低食物繊維の食事。 ・肥満:特に内臓脂肪の増加は、がん化を促進する物質を分泌します。 ・生活習慣:過度な飲酒、喫煙、運動不足など。 |
| 遺伝的な要因 (生まれつきの要因) |
血縁者に大腸がんや大腸ポリープの既往歴がある場合、腺腫ができやすい体質を受け継いでいる可能性があります。 まれに「家族性大腸腺腫症」のように、特定の遺伝子変異により若いうちから多数のポリープができ、高い確率で大腸がんを発症する病気もあります。 |
研究では、APC遺伝子やK-ras遺伝子、p53遺伝子といった、がんの発生に関わる遺伝子が段階的に変異していくことで、腺腫が発生し、がんへと進行していく過程が明らかになっています。
大腸ポリープと大腸腺腫の決定的な違い
「大腸ポリープ」と「大腸腺腫」、この2つの言葉は混同されがちですが、意味合いが少し異なります。
簡単に言うと、「ポリープ」は見た目の形状を指す言葉、「腺腫」は細胞の種類を指す病理診断名です。
- 大腸ポリープ
大腸の粘膜からイボのように盛り上がった“できもの”の総称です。 - 大腸腺腫
ポリープを組織学的に(顕微鏡で)調べた際の病名の一つです。
大腸ポリープは、将来がんになる可能性によって大きく2つに分けられます。
そして、大腸内視鏡検査で発見されるポリープの約8割は、がんになる可能性のある腺腫なのです。
| ポリープの分類 | 主な種類 | がん化のリスク |
|---|---|---|
| 腫瘍性ポリープ (がん化の可能性がある) |
大腸腺腫 | あり ほとんどの大腸がんの前駆病変(がんになる前の状態)です。 |
| 非腫瘍性ポリープ (がん化の可能性は低い) |
過形成性ポリープ | 基本的にはありません。 (ただしサイズが大きいなど一部例外はあります) |
| 炎症性ポリープ | ありません。 (潰瘍性大腸炎などの炎症が原因で発生します) |
|
| 若年性ポリープ | ありません。 |
このように、数あるポリープの中で特に警戒すべきなのが「腺腫」です。
内視鏡検査でポリープが見つかった場合、それががんのタマゴである腺腫なのかを正確に見極めることが極めて重要になります。
ほとんどの大腸がんは腺腫から発生する
現在、大腸がんの発生経路の多くは、良性のポリープである「腺腫」が、数年から十数年かけて大きくなり、その過程でがん細胞に変化することで発生すると考えられています。
この「腺腫からがんへ」という段階的な変化のルートは、「adenoma-carcinoma sequence(腺腫-がん連関)」と呼ばれ、広く知られています。
腺腫ががんに変わるまでの主なステップ
- 正常な粘膜:健康な大腸の粘膜の状態です。
- 小さな腺腫の発生:最初の遺伝子異常により、ポリープ(腺腫)ができます。
- 腺腫の成長:さらに遺伝子異常が積み重なり、腺腫が大きくなっていきます。
- 早期がんの発生:腺腫の一部にがん細胞が発生します。この段階なら内視鏡治療で根治が期待できます。
- 進行がんへの進展:がん細胞が増殖し、大腸の壁の奥深くまで食い込んでいきます。
もちろん、腺腫を経ずに正常な粘膜から直接がんが発生するケース(de novo癌)もまれにありますが、大腸がんの大部分はこの腺腫というルートをたどります。
だからこそ、がんになる前の腺腫の段階で発見し、切除することが非常に重要なのです。
なぜ腺腫の段階で切除することが重要なのか
腺腫の段階での切除が強く推奨される最大の理由は、それが最も確実な「大腸がんの予防法」だからです。
がんという木に育ってしまう前に、腺腫という「がんの芽」を摘み取ってしまうイメージです。
米国の研究では、腺腫ポリープを切除することで、大腸がんによる死亡リスクを53%も減少させることができたと報告されています。
腺腫の切除には、主に3つの大きなメリットがあります。
- 大腸がんを未然に防げる
がん化する前の原因そのものを取り除くことができます。
これは、他のがんにはない、大腸がんならではの画期的な予防法です。 - 体への負担が少ない治療で済む
腺腫の段階であれば、多くはお腹を切る手術は不要です。
大腸内視鏡を使った日帰り治療で切除でき、体への負担も少なく済みます。 - 確実な診断につながる
切除したポリープを顕微鏡で調べる「病理組織検査」に提出します。
これにより、ポリープの正確な種類や、がん細胞の有無を確実に診断できます。
症状がないからと腺腫を放置すると、気づかぬうちにがんが進行してしまう恐れがあります。
進行した状態で見つかれば、開腹手術や抗がん剤治療など、心身ともに負担の大きい治療が必要になる可能性が高まります。
見た目は良性でも早期がんが隠れているケース
大腸内視鏡検査の際、医師はモニターに映るポリープの表面構造や色調、血管の走り方などを詳細に観察します。
これにより、それが腺腫なのか、あるいはすでにがん化しているのかをある程度推測します。
しかし、内視鏡の見た目だけで100%正確に良性か悪性かを判断することはできません。
特に、以下のような特徴を持つポリープは、がん細胞が隠れている可能性が高いため注意が必要です。
がん細胞が潜んでいる可能性があるポリープの特徴
- サイズが10mmを超えている
- 形がキノコ状ではなく、平坦であったり、へこんでいたりする
- 表面が赤みを帯びていたり、ゴツゴツと不整だったりする
- 表面の模様が複雑な絨毛(じゅうもう)状である
臨床の現場では、内視鏡画面では良性の腺腫にしか見えなくても、切除して病理組織検査を行った結果、早期のがん細胞が見つかるケースは決して珍しくありません。
だからこそ、専門医は腺腫が疑われるポリープを見つけた場合、原則として切除を検討します。
切除して組織を調べること自体が、最も確実な検査であり、究極のがん予防となるのです。
医師の技術力がわかる「腺腫検出率(ADR)」とは
大腸内視鏡検査を受ける際、多くの方が「どのクリニック、どの医師に任せれば安心だろうか」という不安を抱かれます。
実は、その不安に応える客観的な指標の一つに「腺腫検出率(ADR:Adenoma Detection Rate)」があります。
これは、医師の内視鏡技術や検査の質を評価するための「成績表」のようなものです。
具体的には、検査を受けた人のうち、がん化する可能性のあるポリープ(腺腫)が1個以上見つかった人の割合を示します。
このADRが高いほど、見逃しの少ない、質の高い検査が行われていることの客観的な証拠と考えられています。
米国消化器内視鏡学会のガイドラインでは、質の高い検査の目標値として、男性で25%以上、女性で15%以上のADRが推奨されています。
ADRは、世界的に認められた検査の質の指標なのです。
質の高い内視鏡検査ががん予防の鍵を握る理由
大腸がんの多くは、良性の「腺腫」が数年から十数年かけてがん化することで発生します。
そのため、がんになる前の腺腫の段階で発見し切除することが、最も確実な大腸がん予防法です。
しかし、腺腫の中には発見が難しいものも存在します。
例えば、平坦で盛り上がりが少ないタイプや、大腸のヒダの裏側に隠れているタイプです。
もしこれらが見逃されてしまうと、数年後に「中間期大腸がん」として進行した状態で見つかる可能性があります。
だからこそ、腺腫を正確に見つけ出す「質の高い内視鏡検査」が、あなたのがん予防の鍵を握るのです。
ある研究では、医師のADRが1%向上すると、その後の大腸がんの発生率が3%低下すると報告されています。
ADRは、単なる数値ではなく、患者さんの未来の健康に直結する重要な指標なのです。
| 比較項目 | 質の高い内視鏡検査(高ADR) | 一般的な内視鏡検査(低ADR) |
|---|---|---|
| 腺腫の見逃し | 非常に少ない傾向にある | 発生する可能性がある |
| 将来のリスク | 大腸がんになるリスクを大幅に低減できる | 見逃されたポリープががん化するリスクが残る |
| 検査の意義 | がんを未然に防ぐ「予防」 | がんの早期発見(見逃しの可能性も考慮) |
質の高い検査で腺腫を早期に発見し切除することは、将来の大腸がんのリスクを著しく低下させることが科学的に証明されています。
当院が高い腺腫検出率を維持できる3つの強み
当院では、患者様が安心して質の高い検査を受けられるよう、ADRの向上に日々努めています。
その実現のため、以下の3つの点に特に力を入れています。
- 特殊光・拡大機能を備えた高性能内視鏡システム
当院では、粘膜表面の微細な血管や模様を強調表示できる特殊な光(NBI)を搭載した内視鏡を使用しています。
これにより、通常の光では判別しにくい平坦なポリープやごく初期のがんの発見率を高めます。 - 消化器内視鏡専門医による丁寧で緻密な観察技術
検査は、豊富な経験を持つ消化器内視鏡専門医の院長が全例で担当します。大腸のヒダの裏や曲がり角など、見逃しやすい部位も十分な時間をかけて丁寧に観察します。腸管の空気を適切に調整し、粘膜のシワを伸ばしながら隅々まで見逃しがないように努めます。 - 検査精度を最大化するための前処置サポート
正確な検査のためには、検査前に下剤で大腸内をきれいにすることが不可欠です。腸に便が残っていると、小さなポリープが隠れて見えなくなってしまうためです。
当院では、患者様一人ひとりの状態に合わせて最適な下剤を選び、飲み方の工夫なども丁寧にご説明します。
これらの取り組みを徹底することで、見逃しのない精度の高い検査を実現しています。
鎮静剤を使い眠っている間に終わる無痛内視鏡検査
「内視鏡検査は痛くて苦しいもの」というイメージから、検査をためらっている方も少なくありません。
当院では、そのような不安や苦痛を和らげるため、鎮静剤(静脈麻酔)を使用した内視鏡検査を推奨しています。
点滴から鎮静剤を投与すると、数分でうとうとと眠っているようなリラックスした状態になります。
痛みや不快感をほとんど感じることなく、目が覚めた時には検査はすべて終了しています。
多くの方が「いつ検査が始まったのか全く分からなかった」とおっしゃいます。
鎮静剤の使用は、単に「楽である」というだけでなく、検査の質を高める上でも非常に重要です。
| 鎮静剤を使用するメリット | なぜそうなるのか?(医師の視点) |
|---|---|
| 苦痛の大幅な軽減 | 検査中の腹部の張りや痛み、精神的な不安感をほとんど感じずに済みます。 |
| 検査精度の向上 | 患者様の体の力が抜け腸の緊張が和らぐため、医師が内視鏡をスムーズに操作でき、微細な病変の観察に集中できます。 |
| 安全性の確保 | 検査中に意図せず体が動くことを防ぎ、安全かつ確実に検査を進めることができます。 |
検査中は、血圧や呼吸の状態などを常にモニターで管理し、安全を最優先に進めますのでご安心ください。
検査後は、専用のリカバリールームでゆっくりお休みいただいた後、医師から検査結果をご説明します。
大腸がん死亡率を53%減らすポリープ切除術
大腸内視鏡検査(大腸カメラ)でポリープが見つかったと告げられると、「がんかもしれない」と大きな不安を感じるのは当然のことです。
しかし、それは将来の大腸がんを予防する絶好の機会でもあります。
大腸ポリープの多くは、がんになる前の「がんのタマゴ」の段階です。
この段階で適切に切除することは、大腸がんからご自身の命を守る最も確実な方法であり、未来の健康への大切な投資と言えます。
ポリープ切除が最も有効ながん予防法である科学的根拠
大腸がんの多くは、良性のポリープである「腺腫(せんしゅ)」が、数年から十数年という長い年月をかけて大きくなり、その過程でがん化することで発生します。
腺腫は、まさに「がんの芽」と言える存在です。
この「がんの芽」である腺腫を、がんになる前の段階で内視鏡を使って摘み取ってしまえば、大腸がんの発生そのものを未然に防ぐことができます。
実際に、米国の有名な研究では、ポリープを切除することで大腸がんによる死亡率を53%も減少させることができたと報告されています。
これは、数あるがんの予防法の中でも、極めて有効性が高いことが科学的に証明されている方法です。
| 治療の目的 | ポリープ切除(内視鏡治療) | 進行がんの治療(外科手術など) |
|---|---|---|
| 位置づけ | がんの「予防」 | がんの「治療」 |
| 介入段階 | がんになる前の原因を取り除く | 発生してしまったがんを取り除く |
| 体への負担 | 少ない(日帰り治療が可能) | 大きい(入院や追加治療が必要) |
多くの大腸ポリープや早期のがんは、自覚症状がほとんどありません。
症状がないからと安心せず、定期的な検査でポリープを発見し切除することが、ご自身の大切な体を大腸がんから守るために最も確実で有効な手段なのです。
日帰りポリープ切除(ポリペクトミー)の具体的な流れと費用
大腸内視鏡検査の際に切除が必要と判断されたポリープは、その多くが検査と同時に切除可能です。
お腹を切る手術とは異なり、体への負担が少なく、日帰りで治療を終えることができます。
日帰りポリープ切除の主な流れ
- ポリープの発見と詳細な観察
内視鏡の特殊な光や拡大機能を用いて、ポリープの大きさ、形、表面の模様などを詳細に観察し、切除の必要性を判断します。 - 切除方法の決定
ポリープの特性に応じて、最も安全で確実な切除方法をその場で選択します。 - ポリープの切除
内視鏡の先端からスネアと呼ばれる輪っか状の細いワイヤーを出し、ポリープの根元に引っかけて電気で焼き切るか、そのまま切除します。大腸の粘膜には痛みを感じる神経がないため、切除の際に痛みを感じることはほとんどありません。 - ポリープの回収と止血確認
切除したポリープはすべて回収し、がん細胞が含まれていないかを詳しく調べる病理検査に提出します。切除部位からの出血がないことを確認して終了です。
ポリープの形や大きさによって、以下のような切除方法を使い分けます。
| 切除方法 | 手技の概要 | 主な対象となるポリープ |
|---|---|---|
| コールドポリペクトミー | 高周波電流(熱)を使わず、スネアで締め付けて機械的に切除します。術後の出血などの合併症リスクが低いとされています。 | 5mm以下の比較的小さなポリープ |
| ポリペクトミー(ホット) | 茎(くき)のあるキノコのような形のポリープにスネアをかけ、高周波電流で焼き切ります。 | 茎のあるポリープ(有茎性ポリープ) |
| 内視鏡的粘膜切除術(EMR) | 平坦で隆起の少ないポリープに対し、粘膜の下に液体を注入して病変を人工的に浮き上がらせてから、スネアで安全に切除します。 | 平坦なポリープ、やや大きめのポリープ |
費用については、保険診療(3割負担)の場合、以下の金額が目安となります。
- 検査のみ(ポリープ切除なし): 約7,500円
- ポリープ切除を行った場合: 約20,000円~30,000円
※費用は、切除したポリープの数や大きさ、病理検査の検体数などによって変動します。
切除後も再発はする?定期的なフォローアップの重要性
ポリープを切除したことで、「これで一安心」と思われるかもしれません。
しかし、一度ポリープができたということは、ご自身の大腸が「ポリープのできやすい環境」である可能性を示唆しています。
そのため、切除した場所以外に、将来また新しいポリープが発生することがあります。
この新たなポリープを早期に発見するために、切除後も定期的に大腸内視鏡検査を受け続ける「サーベイランス(経過観察)」が非常に重要です。
フォローアップ検査の頻度は、今回切除したポリープの数、大きさ、そして病理検査の結果(顔つきの良し悪し)によって異なります。
| 初回検査で切除したポリープの状態 | 次回検査の推奨時期(目安) |
|---|---|
| 小さな良性の腺腫を1〜2個切除した場合 | 2〜3年後 |
| 大きさ10mm以上の腺腫を切除した場合 | 1年後 |
| 腺腫を3個以上切除した場合 | 1年後 |
| がん細胞が含まれていた場合 | 医師の指示に従い、より短期(3〜6ヶ月後など)での検査や追加治療が必要になる場合があります。 |
これはあくまで一般的な目安です。担当医が、あなたの状態に合わせて最適な検査間隔を提案します。
定期的な検査を継続することで、万が一新しいポリープができても、がん化する前の小さな段階で安全に切除することが可能になります。
それ、勘違いかも?大腸ポリープに関する3つの誤解
大腸ポリープについて、「自分はまだ若いから」「特に症状はないから大丈夫」など、漠然としたイメージで捉えていませんか。
実は、その思い込みが将来の大腸がんのリスクを見過ごす原因になるかもしれません。
大腸ポリープは非常に身近な病気ですが、その性質については誤解されている点も少なくありません。
ここでは、多くの方が抱きがちな3つの誤解を解き明かし、ご自身の健康を守るための正しい知識をお伝えします。
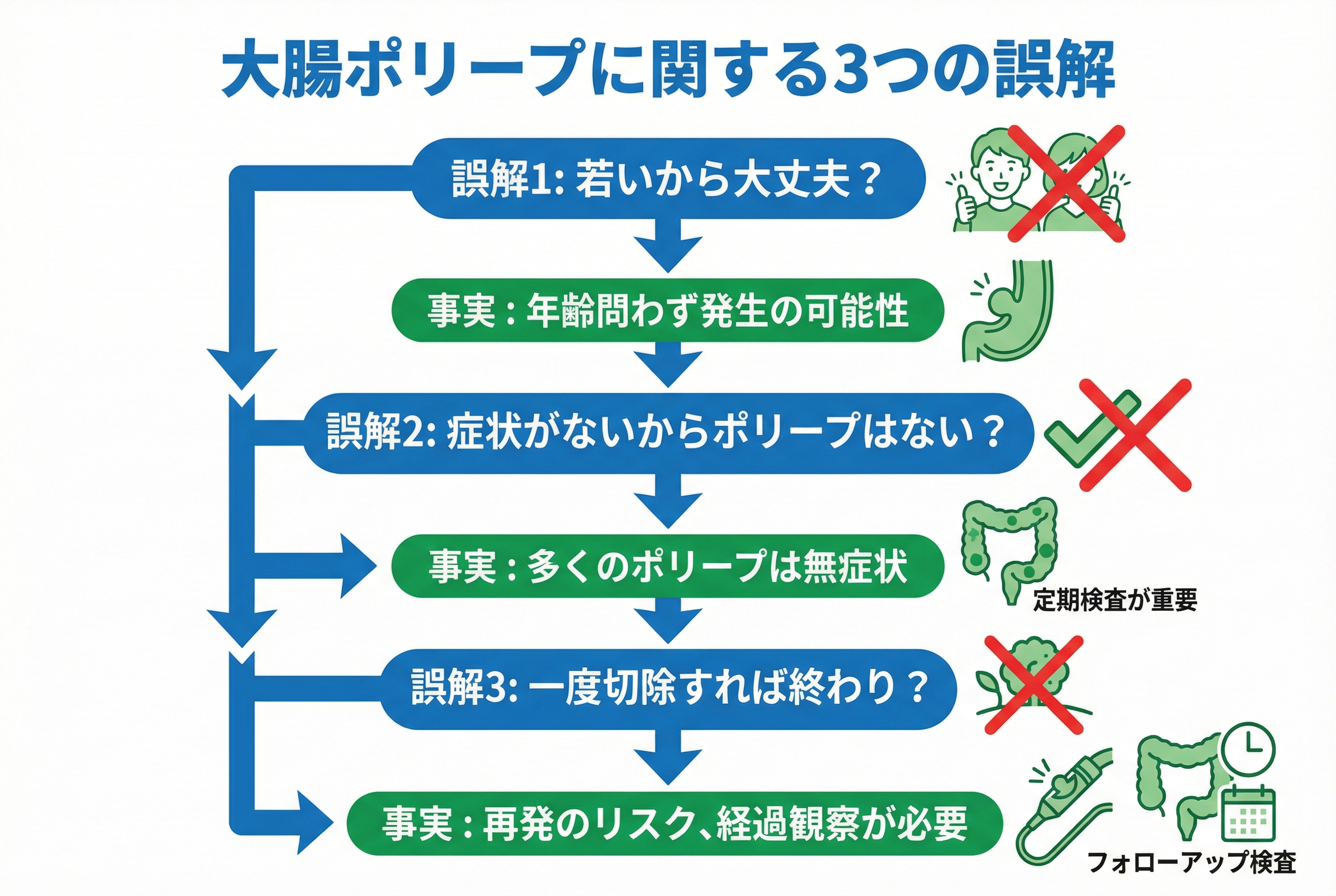
誤解1「若いから自分は大丈夫」とは限らない
「大腸ポリープや大腸がんは、高齢者がかかる病気」というイメージが根強いかもしれません。
しかし、この考えは現代の医療現場の実態とは異なってきています。
確かに加齢はリスク要因の一つですが、近年では30代や40代といった若い世代でポリープが見つかるケースは決して珍しくありません。
その背景には、私たちの生活習慣の変化が大きく関係していると考えられています。
| 大腸ポリープの発生リスクを高める要因 | 具体的な内容 |
|---|---|
| 食生活の変化 | ・赤肉(牛肉・豚肉など)や加工肉(ハム・ソーセージなど)中心の食事 ・野菜や果物、海藻類など食物繊維の摂取不足 ・高脂肪、高カロリーな食事 |
| 生活習慣 | ・運動不足 ・肥満(特に内臓脂肪の増加) ・過度な飲酒 ・喫煙 |
| 遺伝的な要因 | ・血縁者(親・兄弟姉妹・子)に大腸がんや大腸ポリープと診断された方がいる |
このように、年齢に関わらず日々の生活習慣が、ポリープの発生に深く関わっています。
また、ご家族に大腸がんやポリープの既往歴がある方は、遺伝的にポリープができやすい体質を受け継いでいる可能性があります。
まれに「家族性大腸腺腫症」のように、遺伝子の変異により若い頃から大腸に多数のポリープができ、非常に高い確率で大腸がんを発症する病気もあります。
ご自身の生活習慣や家族歴に心当たりがある方は、年齢に関わらず一度、消化器内科で相談することをおすすめします。
誤解2「症状がなければポリープはない」という思い込み
「特に便通に異常はないし、お腹も痛くないからポリープはないはず」と考えてしまうのは、最も危険な誤解の一つです。
実は、大腸ポリープのほとんどは、将来がん化する可能性のある腺腫を含め、初期段階では自覚症状が全くありません。
大腸の粘膜には痛みを感じる神経がないため、ポリープができても痛みとして感知することができないのです。
ポリープは症状を出さずに静かに体内で大きくなり、知らず知らずのうちにがんへと姿を変えていく可能性があります。
| ポリープの成長段階 | 主な症状の有無と特徴 |
|---|---|
| 初期の小さなポリープ | ・ほとんどが無症状です。 ・便潜血検査で陽性になることもありますが、毎回出血するわけではありません。 |
| 進行した大きなポリープ | ・ポリープの表面がもろくなり、便が通過する際にこすれて出血しやすくなります(血便)。 ・便秘や下痢を繰り返したり、お腹が張るなどの便通異常が出ることがあります。 |
| 大腸がんへの進行 | ・上記に加え、貧血、体重減少、便が細くなるなどの症状が現れることがあります。 ・がんが大きくなると腸を塞いでしまい、腸閉塞を起こす危険性もあります。 |
便に血が混じる、お腹が痛むといった症状が現れたときには、すでにポリープがかなり大きくなっていたり、がん化が進んでいたりするケースも少なくありません。
だからこそ、「症状がないうちから検査を受ける」ことが、大腸がんからご自身の命を守るための最も有効な手段となります。
健康診断の便潜血検査で陽性になった方はもちろん、40歳を過ぎたら症状がなくても一度は大腸内視鏡検査(大腸カメラ)を受けることが強く推奨されます。
誤解3「ポリープは一度切除すれば終わり」ではない理由
内視鏡検査でポリープを切除すると、「これでがんの心配はなくなった」と安心されるかもしれません。
もちろん、今ある「がんの芽」を取り除くことは、大腸がん予防において非常に重要です。
しかし、残念ながら「一度切除すれば、もう大丈夫」というわけではないのです。
ポリープができたという事実は、ご自身の腸が「ポリープのできやすい環境や体質」であるというサインだからです。
切除後も、生活習慣や腸内環境が変わらなければ、大腸の別の場所に新たなポリープが発生する可能性があります。
ポリープ切除後も定期的な検査(フォローアップ)が必要な理由
- 新しいポリープの発生
時間が経つと、切除した場所とは別の粘膜から、新しいポリープができることがあります。 - 体質と生活習慣
ポリープができやすい腸の環境や、リスクとなる生活習慣は、切除だけでは根本的に変わりません。 - 小さなポリープの見逃し
現在の内視鏡は非常に高性能ですが、検査時に極めて小さかったり、ヒダの裏に隠れていたりするポリープを100%発見できるとは限りません。
そのため、ポリープを切除した後も、医師の指示に従って定期的に大腸内視鏡検査を受け続けることが不可欠です。
検査の間隔は、今回切除したポリープの数や大きさ、病理検査の結果(顔つきの良し悪し)によって個別に判断されます。
定期的なチェックを継続することで、万が一新しいポリープができても、がん化する前の小さな段階で安全に切除することが可能になります。
これが、将来にわたってご自身の健康を守るための最善策なのです。
まとめ
今回は、大腸ポリープの正体から検査、治療法まで詳しくご紹介しました。
大腸ポリープは、ほとんどの場合で自覚症状がありません。しかし、その多くは将来がんになる可能性のある「腺腫」であり、いわば「がんのタマゴ」です。
症状がないからと安心せず、この腺腫の段階で内視鏡で切除することが、体への負担が最も少なく、そして最も確実な大腸がんの予防法となります。
健康診断で便潜血陽性を指摘された方はもちろん、40歳を過ぎたら一度、専門のクリニックでご自身の腸の状態を確認してみてはいかがでしょうか。
検査への不安も、鎮静剤を使うことで和らげることができますので、まずは気軽に相談してみましょう。
