胸やけがあるけど逆流性食道炎ではないと言われたら?
胸やけの症状に長く悩まされ、病院で胃カメラ(上部消化管内視鏡検査)を受けたら「食道に異常は見当たりません」と告げられ、不安を感じていませんか?もしかしたら「気のせい」だと思われているのではないかと、さらに落ち込んでしまう方もいるかもしれません。しかし、内視鏡で食道に炎症が確認されなくても、つらい胸やけの原因となる病気は確かに存在します。それが「非びらん性胃食道逆流症(NERD:ナード)」と呼ばれる病態です。
日本では、胃酸の逆流による症状を総称する「胃食道逆流症(GERD:ガード)」の患者さんのうち、実に60~70%がこのNERDであると報告されています。NERDは単なる軽度の逆流性食道炎ではなく、患者さんの生活の質(QOL)を著しく低下させることのある、独立した病気として近年注目されています。この記事では、内視鏡で異常なしと言われた胸やけの真の原因と、あなたに合った適切な対処法を見つける第一歩を、一緒に踏み出しましょう。
目次
胸やけがあるけど逆流性食道炎ではないと言われたら?
内視鏡で異常なし?NERDの定義と特徴
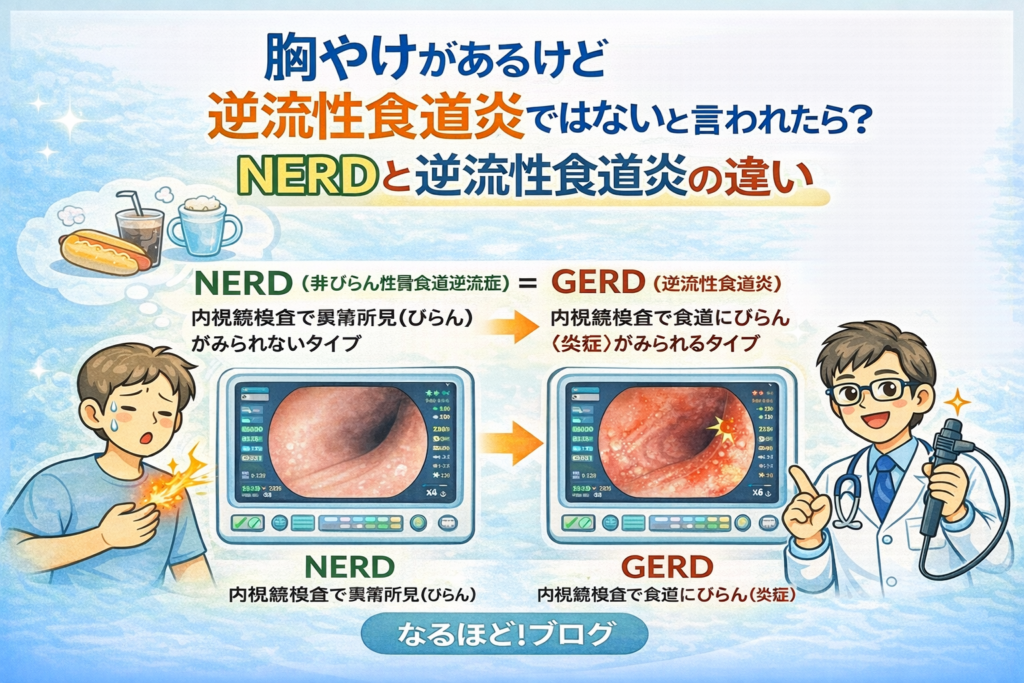
「非びらん性胃食道逆流症(NERD)」とは、胸やけや酸っぱいものが上がってくるような呑酸(どんさん)といった胃酸が食道に逆流する症状があるにもかかわらず、胃カメラ(上部消化管内視鏡検査)で食道の粘膜に「びらん」や「潰瘍」といった炎症(ただれや傷)が確認されない状態を指します。
びらん
皮膚がむけるように粘膜が浅くただれている状態のことです。
食道粘膜が胃酸によって損傷を受けているサインとされます。
なぜ内視鏡で異常がないのに、これほどつらい症状が出るのでしょうか?
NERDの患者さんでは、食道の粘膜が通常よりも酸に対して過敏になっている「食道過敏症」の状態であることが多く、ごく少量の胃酸の逆流であっても、非常に強い胸やけを感じてしまうことが知られています。この食道過敏症は、胃酸による刺激だけでなく、食道の拡張や温度変化、物理的な刺激など、さまざまな要因に敏感に反応してしまう状態です。
また、中には胃酸以外の、たとえば十二指腸からの消化液や中性の胃内容物が逆流することで症状が出ているケースもあります。内視鏡では目に見える異常がなくても、食道は常にストレスにさらされている状態と言えるでしょう。
NERDは、一般的な逆流性食道炎(食道に炎症があるタイプ)の軽症版と捉えられがちです。しかし、近年では単なる軽症ではなく、患者さんの生活の質を大きく低下させる、独立した病態として認識されています。びらん性胃食道逆流症と比較すると、NERDの患者さんには食道の構造的な問題である食道裂孔(しょくどうれっこう)ヘルニアの合併が少なく、肥満度を示すBMIが低い傾向があることも特徴の一つです。これは、必ずしも肥満体型でなくても胸やけに悩まされる可能性があることを示唆しています。
「逆流性食道炎」と「NERD」の決定的な違い3選
胸やけの症状があると、「逆流性食道炎」という言葉を耳にする機会が多いですが、「非びらん性胃食道逆流症(NERD)」とは、一体どのような違いがあるのでしょうか。これらの病態は、胃酸の逆流による症状を呈するという点では共通していますが、診断や治療アプローチにおいていくつかの決定的な違いがあります。
| 比較項目 | 逆流性食道炎(びらん性GERD) | 非びらん性胃食道逆流症(NERD) |
|---|---|---|
| 内視鏡所見 | 食道の粘膜に「びらん」や「潰瘍」などの炎症が見られる | 食道の粘膜には「びらん」や「潰瘍」などの炎症が見られない |
| 病態の認識 | 胃酸逆流による食道粘膜の損傷が主因 | 軽症とは限らず、生活の質を著しく障害する異なる病態として認識されていることが多い |
| プロトンポンプ阻害薬(PPI)の効果 | 高い効果が期待できる | 効果はびらん性GERDよりも低い傾向がある(約50%程度) |
このように、最も大きな違いは、胃カメラで食道粘膜に炎症が見られるかどうかです。逆流性食道炎では、胃酸によって食道がただれていることがはっきりと確認できます。一方、NERDでは、症状はあっても粘膜には目立った傷がないため、「なぜ症状が出るのか」という疑問が生じます。
この違いから、NERDは単に逆流性食道炎が軽いだけではありません。食道の過敏性や、胃酸以外の逆流、あるいは食道運動機能の異常など、より複雑な要因が深く関わっていると考えられています。そのため、治療薬の一つであるプロトンポンプ阻害薬(PPI)という強力な酸分泌を抑えるお薬の効果も、びらん性胃食道逆流症と比べてNERDでは約半数程度の患者さんにしか効果がないとされています。この治療薬に対する反応の違いも、両者を区別する重要なポイントです。
近年、PPIよりも強力な酸分泌抑制薬であるカリウムイオン競合型アシッドブロッカー(P-CAB:ピーキャブ)も登場しています。しかし、NERDに対するP-CABの効果に関するデータはまだ十分に蓄積されておらず、現状では保険適用もないため、第一選択薬とはしにくい状況です。今後の研究やデータ蓄積、そして保険適用の拡大が期待されています。
あなたの胸やけはどのタイプ?NERDの3つの分類
内視鏡では異常が見られないNERDですが、その病態はさらに細かく3つのタイプに分類されることが分かっています。ご自身の胸やけがどのタイプに当てはまるかを知ることは、より効果的な治療法を見つける上で非常に重要です。
ここに記載のある検査は当院で行えないものも含まれます
True NERD(トゥルーナード)
定義
食道内に胃酸が逆流していることが、検査によって確認できるNERDです。
検査
「多チャンネルインピーダンス・食道pHモニタリング」という特殊な検査を行います。
この検査では、食道内に胃酸が逆流している様子や、その逆流が症状を引き起こしている関連性が客観的に明らかになります。
治療
症状が胃酸の逆流と強く結びついているため、胃酸の分泌を強力に抑えるプロトンポンプ阻害薬(PPI)が比較的効果を発揮しやすいとされています。
食道粘膜の酸感受性亢進も関与していることが多いタイプです。
逆流過敏性食道(Reflux Hypersensitivity)
定義
こちらのタイプも、食道内に胃酸や胃内容物が逆流していることは確認できます。
しかし、その逆流の程度は正常範囲内か、ごく軽度であるのが特徴です。
それにもかかわらず、患者さんは非常に強い胸やけや不快感を覚えます。
病態
これは、食道の粘膜がわずかな刺激にも過敏に反応してしまう「食道過敏症」の状態にあるためと考えられています。
食道の神経が過敏になり、痛みを強く感じてしまう感覚的な異常が背景にあります。
治療
このタイプでは、酸分泌抑制薬だけでは症状が改善しにくいことがあります。
食道の過敏性を抑える目的で、神経に作用する薬剤や、漢方薬なども治療に検討されます。
機能性胸やけ(Functional Heartburn)
定義
このタイプでは、多チャンネルインピーダンス・食道pHモニタリングなどの精密検査を行っても、胃酸や胃内容物の食道への逆流が確認されません。
胸やけの症状と逆流との関連性が認められないことが特徴です。
病態
つまり、胃酸の逆流が症状の直接的な原因ではないと考えられています。
食道の運動機能の異常や、心理的な要因(ストレスなど)、自律神経の乱れなどが胸やけの発症に深く関与している可能性が高いとされています。
好酸球性食道炎(アレルギー性の食道炎)など、酸逆流以外の別の病態が隠れている可能性も考慮する必要があります。
治療
そのため、酸分泌抑制薬の効果は限定的であることが多いです。
消化管運動改善薬や、食道の痛みを和らげる目的で抗うつ薬、さらには漢方薬などが検討されることがあります。
ご自身の胸やけがどのタイプに当てはまるかを正確に診断するには、専門的な検査が必要になる場合があります。特に、酸分泌抑制薬を服用しても症状が改善しない場合は、これらの精密検査を考慮する必要があります。私たち消化器内科医は、患者さんの訴えを丁寧に聞き、適切な診断と治療につなげるために、これらの分類を参考にしています。つらい症状に悩まず、まずは専門医にご相談ください。
NERDの診断基準と効果的な治療法
「逆流性食道炎ではない」と診断されても、つらい胸やけが続くと不安になりますよね。あなたの胸やけは、もしかしたら「NERD(非びらん性胃食道逆流症)」という病態かもしれません。このセクションでは、NERDがどのように診断され、どのような治療法があるのかを詳しくご説明します。適切な診断と治療で、あなたの胸やけの悩みが少しでも和らぐよう、一緒に見ていきましょう。
胸やけの原因を特定する診断方法
胸やけの原因を正確に特定するには、いくつかの診断方法を組み合わせて行われます。まずは、医師が患者さんから症状について詳しくお伺いする「問診」が基本です。
問診
いつから、どのような時に、どんな胸やけの症状が出るのか。
他に気になる症状はないか、食事や生活習慣について詳しく確認します。
次に、一般的に行われるのは「上部消化管内視鏡検査」、いわゆる胃カメラです。
上部消化管内視鏡検査(胃カメラ)
NERDの診断では、この検査で食道の粘膜に「びらん」(皮膚がむけるように粘膜が浅くただれた状態)や
「潰瘍」(粘膜が深くえぐれて傷になっている状態)といった炎症や傷がないことが大きな特徴です。
つまり、内視鏡で見ても食道に目立った異常がないのに胸やけの症状がある場合に、NERDが疑われます。
より詳しい病態を評価するためには、「多チャンネルインピーダンス・食道pHモニタリング検査」という特殊な検査が必要となります。
この検査は当院では行う事はできません
多チャンネルインピーダンス・食道pHモニタリング検査
この検査では、鼻から細いチューブを食道に入れ、24時間程度、食道内の酸性度(pH)の変化や、胃の内容物が食道に逆流する様子(酸性または非酸性逆流)をリアルタイムで記録します。
この検査によって、胸やけの症状と胃食道逆流との関連性を客観的に評価できます。
「本当に胃液の逆流が症状を引き起こしているのか」
「ごく少量の逆流でも敏感に感じてしまうのか」
「逆流とは関係なく症状が出ているのか」といった点を詳しく調べることが可能です。
この精密検査は、NERDの病態を深く理解するために非常に重要です。特に、前回の記事でご説明した「True NERD」「逆流過敏性食道」「機能性胸やけ」のどのタイプに当てはまるのかを鑑別する上で、欠かせない情報を提供してくれます。
NERDの3つのタイプ
True NERD:食道内に胃酸が逆流していることが客観的に証明され、それが症状と関連しているタイプです。
逆流過敏性食道:ごく軽度の逆流にもかかわらず、食道が過敏に反応して症状を強く感じるタイプです。
機能性胸やけ:胃酸の逆流が確認されず、食道の運動機能異常や心理的要因が関与している可能性が高いタイプです。
このように、NERDの診断では、胃カメラで異常がないことを確認するだけでなく、精密な検査によって胸やけの本当の原因を探っていくことが大切です。また、まれに「好酸球性食道炎」(アレルギー反応によって食道に炎症が起こる病気)など、他の病気が隠れている可能性も考慮して診断を進めます。つらい症状を抱え込まず、まずは消化器内科の専門医にご相談ください。
第一選択薬PPIの効果と効かない場合の対処法
NERDの治療において、最初に検討される「第一選択薬」は、主に「プロトンポンプ阻害薬(PPI)」と呼ばれる胃酸の分泌を強力に抑えるお薬です。
PPIの役割
PPIは、胃酸を産生するプロトンポンプという酵素の働きをブロックすることで、
胃酸の分泌を強力にコントロールし、食道への酸の刺激を減らして胸やけの症状を和らげることを目的として使用されます。
しかし、NERDの患者さんでは、食道に炎症がある逆流性食道炎の方と比べて、PPIの効果が十分に得られないケースがあることが知られています。
NERDにおけるPPIの効果
一般的に、NERDに対するPPIの「奏効率」(症状が改善する割合)は、約50%程度と報告されています。
これは、胃カメラで炎症が確認できる逆流性食道炎と比較すると、低い数値です。
その理由として、NERDは胃酸逆流以外の要因、例えば食道の知覚過敏(わずかな刺激にも敏感に反応してしまう状態)や、酸以外の内容物(十二指腸液など)の逆流などが深く関与している場合があるためと考えられています。
もしPPIを服用しても胸やけが改善しない場合は、以下のような対処法が考えられます。私たち消化器内科医は、患者さんの病態に合わせてこれらの選択肢を検討します。
| 対処法 | 具体的な内容 |
|---|---|
| 服薬方法の見直し | 正しい飲み方をしているか(食前など、指示通りのタイミングか)確認します。 医師と相談して、用量や飲む時間帯を調整することもあります。 |
| 別の酸分泌抑制薬 |
PPIとは異なる作用機序を持つ「カリウムイオン競合型アシッドブロッカー(P-CAB)」など、より強力な酸分泌抑制薬が検討されることもあります。 今後のデータ蓄積と保険適応の拡大が期待されています。 |
| 他の薬剤の併用・変更 | 消化管運動改善薬:胃や食道の動きを良くし、逆流を防ぐお薬を併用することがあります。 粘膜保護薬:食道の粘膜を保護し、刺激から守るお薬です。 抗不安薬・抗うつ薬:ストレスや不安が胸やけの症状を悪化させている場合、 精神的な負担を和らげる目的で、ごく少量のお薬が検討されることがあります。 漢方薬:症状や体質に合わせて、後述する漢方薬も有効な場合があります。 |
| 精密検査の再検討 | PPIが効かない場合は、胃酸以外の内容物(十二指腸液など)の逆流や 食道運動異常、食道の過敏性、さらには好酸球性食道炎など、 他の原因を詳しく調べるために、再度「多チャンネルインピーダンス・食道pHモニタリング検査」を行うことがあります。 |
プロトンポンプ阻害薬(PPI)を長期的に使用することについては、一部で細菌性腸炎やビタミンB12の吸収障害といった懸念が指摘されることもあります。しかし、日本人においてはリスクが低いとされる報告が多く、エビデンスに基づき担当医と相談の上で適切に継続することが推奨されています。ご自身の状態に合わせて、主治医とよく相談しながら最適な治療法を見つけていくことが大切です。
薬以外の治療法:食事・生活習慣の改善と漢方薬
NERDの治療では、薬物療法だけでなく、食事や生活習慣の改善、さらに漢方薬なども非常に重要な役割を果たします。これらは、胸やけの症状を根本的に和らげ、再発を防ぐためにも欠かせないアプローチです。薬だけに頼るのではなく、日々の生活を見直すことで、長期的な生活の質の向上につながります。
食事の改善
胸やけを悪化させる可能性のある食べ物や飲み物を避け、食道に負担をかけにくい食事を心がけることが大切です。何を食べるかだけでなく、食べ方も重要です。
| 避けたいもの | 良いもの | 食事の工夫 |
|---|---|---|
| 脂肪が多い食事(揚げ物、肉の脂身) | 低脂肪で消化の良い食事 | ゆっくりよく噛んで食べる |
| チョコレート、コーヒー、アルコール、炭酸飲料 | 水、カフェインの少ないお茶、ノンカフェイン飲料 | 腹八分目を心がける |
| 香辛料を多く使った料理 | 刺激の少ない野菜、芋類 | 食後すぐに横にならない |
| 酸っぱい果物(柑橘類)、酢 | 魚、鶏むね肉(皮なし) | 寝る3時間前には食事を終える |
| 喫煙 | 全粒穀物、海藻類 | 食事の記録をつける(症状との関連性把握) |
生活習慣の改善
日常生活の中で少しの工夫をすることで、胸やけの軽減につながります。意識的に取り組んでみましょう。
食後の行動
食後すぐに横になるのは避け、2~3時間は体を起こしておくようにしましょう。
重力によって胃酸が逆流しにくくなります。
就寝前の食事
寝る直前の食事は胃に負担をかけ、胃酸の分泌を促し逆流を引き起こしやすいため、避けるのが賢明です。
最低でも就寝3時間前には食事を終えるようにしましょう。
服装
腹部を締め付けるような服装は、胃への圧迫を高め、逆流を誘発する可能性があります。
ゆったりとした服装を選ぶことで、腹部への負担を減らせます。
体重管理
肥満は腹圧(お腹の中の圧力)を高め、胃食道逆流のリスクを上げることが知られています。
適正体重を維持することも、胸やけの症状緩和にとても大切です。
禁煙
喫煙は食道の機能を低下させ、胃酸の分泌を促進することが知られています。
禁煙は、胸やけだけでなく全身の健康にとっても非常に重要です。
ストレス管理
ストレスは、食道の知覚過敏や胃腸の動きに影響を与え、胸やけの症状を悪化させることがあります。
趣味の時間を持つ、十分な睡眠をとる、リラックスできる方法(例:瞑想、軽い運動)を見つけるなど、
ストレスを上手に解消することが重要です。
漢方薬
NERDの治療には、西洋薬と併用して漢方薬が用いられることもあります。漢方薬は、患者さん一人ひとりの体質や症状全体を見て処方されるという特徴があります。
漢方薬の活用
例えば、「半夏瀉心湯(はんげしゃしんとう)」などは、胃腸の働きを整えたり、
精神的な不調を和らげたりする効果が期待されます。
ストレスが原因で胃腸の不調が起きやすい方には、特に有効な場合があります。
漢方薬にご興味がある場合は、必ず医師に相談し、ご自身の症状や体質に合ったものを処方してもらいましょう。
これらの薬以外の治療法は、一時的な症状緩和だけでなく、長期的なQOL(生活の質)の向上にも繋がります。焦らず、ご自身のペースで取り組み、継続していくことが大切です。
NERD以外の胸やけの原因と日常生活での対策
胸やけの症状に長く悩まされ、胃カメラ検査で「食道に異常は見当たらない」と診断された方にとって、「非びらん性胃食道逆流症(NERD)」という病名を聞いても、症状が続けば不安は尽きないことでしょう。しかし、つらい胸やけの原因はNERDや典型的な逆流性食道炎だけではありません。もしかしたら、別の病気が隠れている可能性もありますし、日々の生活習慣を見直すことで症状が劇的に改善することもあります。
私たち消化器内科医は、患者さんの「胸やけ」という訴えを多角的に捉え、その真の原因を探ることを常に心がけています。このセクションでは、NERD以外の胸やけの原因となる疾患のサイン、ストレスが症状に与える影響、ご自宅でできるセルフケアの具体策、そして「どんな時に専門医の診察を受けるべきか」について、詳しく解説していきます。ぜひ、ご自身の症状と照らし合わせながら、胸やけの悩みを解消するヒントを見つけてください。
実は別の病気かも?胸やけに隠された疾患のサイン
胃カメラで食道に炎症がないと言われても、胸やけの症状が続く場合、NERDの可能性が高いです。しかし、中にはNERDとは全く異なる病気が、胸やけと似た症状を引き起こしているケースも存在します。これらの疾患の中には、早期発見と治療が非常に重要となるものも含まれるため、ご自身の症状に注意を払うことが大切です。
私たち医師は診察の際、患者さんの胸やけ以外の症状や、症状が出やすい状況などを詳しく確認します。以下に、NERD以外の胸やけの原因となりうる主な病気と、それぞれに特徴的な症状、そして私たちが診断のポイントとして注目する点をまとめました。
| 病気の分類 | 具体的な病名 | 胸やけ以外の主な症状 | 私たち医師が注目するポイント |
|---|---|---|---|
| 消化器系の病気 | 食道裂孔(しょくどうれっこう)ヘルニア | 胸のつかえ感、呑酸(どんさん) | ・胃の一部が横隔膜の穴(食道裂孔)から胸腔に飛び出す病気です。 ・胃酸が食道へ逆流しやすくなる原因となります。 |
| 機能性ディスペプシア(FD) | 胃もたれ、早期飽満感(すぐに満腹になる)、みぞおちの痛み |
・内視鏡検査で異常がないにも関わらず、慢性的な胃の不調が続く病気です。 ・NERDと同時に発症することも少なくありません。 |
|
| 胃がん、食道がん | 体重減少、食欲不振、黒い便 | ・がんが進行すると、胸やけに似た症状が現れることがあります。 ・早期発見のためには、定期的な内視鏡検査が重要です。 |
|
| 胆石症、膵炎 | みぞおちや右脇腹の激しい痛み、吐き気 | 胆のうや膵臓の病気が、関連痛として胸やけのように感じられることがあります。 | |
| 心臓・循環器系の病気 | 狭心症、心筋梗塞 | 胸の圧迫感や痛み(肩、腕、あごに放散することもある)、息切れ、冷や汗 | ・心臓の血管が狭くなったり詰まったりすることで、胸の痛みが生じます。 ・特に体を動かした時や夜間に症状が出やすいのが特徴です。 ・胸やけと区別がつきにくく、緊急性が高いため、これらの症状があればすぐに医療機関を受診してください。 |
| 呼吸器・アレルギー系の病気 | 喘息 | 咳、喘鳴(ぜんめい:ヒューヒュー、ゼーゼーという呼吸音) | 喘息の症状の一つとして、胸やけや慢性的な咳が出ることがあります。 |
| 好酸球性食道炎 | 食べ物が詰まる感じ(嚥下困難)、胸の痛み | ・アレルギー反応によって食道に炎症が起こる病気です。 ・内視鏡ではびらんが見られないこともあり、NERDと区別が難しい場合があります。 ・食道粘膜の生検(組織を採取して詳しく調べる検査)で診断が確定します。 |
|
| その他 | 甲状腺機能亢進症 | 動悸、汗をかきやすい、体重減少 | 全身の代謝が活発になる病気で、消化管の動きにも影響を与えることがあります。 |
これらの病気の中には、命に関わる緊急性の高いものや、放置すると重篤な状態に進行するものも含まれます。症状が続く場合は、「たかが胸やけ」と自己判断せずに、必ず医療機関を受診し、適切な検査と診断を受けることが非常に重要です。
ストレスが胸やけを悪化させるメカニズムと対策
現代社会において、ストレスは避けて通れない問題ですが、心と体は密接につながっています。特に胃腸などの消化器系は、自律神経の大きな影響を受けるため、ストレスが胸やけの症状を悪化させることは珍しくありません。「ストレスで胃がキリキリする」という経験は、多くの方がお持ちではないでしょうか。
ストレスが胸やけを引き起こしたり、症状を悪化させたりするメカニズムは、いくつか考えられます。
胃酸分泌の増加
過度なストレスを感じると、私たちの体は自律神経のバランスを崩します。
特に交感神経が優位になると、胃酸の分泌が過剰になることがあります。
これにより、食道に逆流する胃酸の量が増え、胸やけを感じやすくなります。
食道の知覚過敏(かんびんしょう)
ストレスは食道の神経を過敏にさせることが知られています。
わずかな胃酸の逆流であっても、強い胸やけとして感じてしまう「食道過敏症」の状態になりやすいのです。
非びらん性胃食道逆流(NERD) Q&A
胸やけの症状に長く悩まされ、胃カメラ検査で「食道に異常は見当たらない」と言われ、不安を感じている方もいらっしゃるのではないでしょうか。もしかしたら「気のせい」だと思われているのではないかと、さらに落ち込んでしまうかもしれません。ここでは、非びらん性胃食道逆流症(NERD:ナード)について、患者さんからよくいただく質問にお答えします。私たち消化器内科医が、患者さんの疑問に寄り添いながら解説していきます。
Q1. NERDと逆流性食道炎は違う病気ですか?
NERDと逆流性食道炎は、どちらも胃酸が食道に逆流して胸やけや「呑酸(どんさん)」(酸っぱいものが上がってくる感覚)などの症状を引き起こす「胃食道逆流症(GERD:ガード)」という病気の一種です。しかし、内視鏡検査で食道の粘膜に「びらん」(ただれ)や「潰瘍」(傷)といった炎症が見つかるかどうかで明確に区別されます。
逆流性食道炎
胃カメラで食道に炎症がはっきりと確認できるタイプです。
非びらん性胃食道逆流症(NERD)
症状はあるにもかかわらず、胃カメラでは食道に目立った炎症や傷が見られないタイプです。
日本では、胃食道逆流症と診断される方の実に約2/3が、このNERDであると報告されています。NERDの患者さんには、食道の構造的な問題である「食道裂孔(しょくどうれっこう)ヘルニア」の合併が少なく、肥満度を示すBMIが低い傾向があることも特徴の一つです。これは、必ずしも体型に起因するわけではないことを示唆しています。
Q2. 内視鏡で「異常なし」と言われたのに、なぜ胸やけがするのですか?
内視鏡で異常が見つからないのに胸やけが起こるのには、いくつかの複雑な原因が考えられます。NERDは、その病態によって大きく3つのタイプに分類され、それぞれ胸やけが起こるメカニズムが異なります。
True NERD(トゥルーナード)
食道内に胃酸が逆流していることが、特殊な精密検査で客観的に証明されるタイプです。
ごく少量の逆流であっても、食道粘膜が酸に対して過敏に反応し、強い胸やけとして感じてしまう「食道過敏症」の状態であることが多いです。
逆流過敏性食道(Reflux Hypersensitivity)
胃酸や胃内容物の逆流は確認できますが、その程度は正常範囲内かごく軽度であるタイプです。
それでも胸やけが強く出るのは、食道の神経がわずかな刺激にも過敏に反応してしまうためと考えられています。
機能性胸やけ(Functional Heartburn)
精密検査を行っても、胃酸や胃内容物の食道への逆流が確認できないタイプです。
胸やけと逆流との関連性が見られないため、食道の運動機能の異常や、心理的なストレス、自律神経の乱れなどが深く関与している可能性が高いと考えられています。
このように、NERDの胸やけは、単なる胃酸の逆流だけでなく、食道の感受性の高まりや脳と腸の連携(脳腸相関)の乱れなど、多様な要因によって引き起こされているのです。
Q3. NERDの治療は、どのような薬を使うのですか?薬が効かないこともありますか?
NERDの治療では、まず胃酸の分泌を強力に抑える「プロトンポンプ阻害薬(PPI:ピーピーアイ)」というお薬が第一選択薬として使われることが一般的です。
PPIの役割
PPIは胃酸を産生する「プロトンポンプ」という酵素の働きをブロックし、胃酸の量を減らします。
食道への酸の刺激を和らげ、胸やけの症状を改善する目的で使用されます。
しかし、NERDの患者さんでは、食道に炎症がある逆流性食道炎の方と比べて、PPIの効果が十分に得られないケースがあることが知られています。一般的に、NERDに対するPPIの「奏効率」(症状が改善する割合)は、約50%程度と報告されており、逆流性食道炎と比較すると低い数値です。これは、NERDが胃酸逆流以外の要因、特に食道の知覚過敏が深く関与している場合が多いためと考えられます。
もしPPIを服用しても胸やけが改善しない場合は、以下のような対処法を検討します。
服薬方法の見直し
正しい飲み方(食前など)をしているか確認し、医師と相談して用量や飲む時間帯を調整することがあります。
別の酸分泌抑制薬の検討
PPIとは異なる作用機序を持つ「カリウムイオン競合型アシッドブロッカー(P-CAB:ピーキャブ)」など、より強力な酸分泌抑制薬が検討されることもあります。
ただし、P-CABはNERDに対するデータがまだ十分でなく、現状では保険適用外のケースもあるため、医師とよく相談が必要です。
他の薬剤の併用・変更
消化管運動改善薬
胃や食道の動きを良くし、逆流を防ぐお薬を併用することがあります。
粘膜保護薬
食道の粘膜を保護し、刺激から守るお薬です。
抗不安薬・抗うつ薬
ストレスや食道の過敏性を和らげる目的で、ごく少量を用いることがあります。
漢方薬
患者さんの体質や症状全体を見て、適切なものが選択されることがあります。
精密検査の再検討
PPIが効かない場合は、胃酸以外の逆流や食道運動異常、好酸球性食道炎など、他の原因を詳しく調べるために、再度「多チャンネルインピーダンス・食道pHモニタリング検査」を行うことがあります。
これにより、胸やけの本当の原因を探り、より適切な治療法を見つけ出すことを目指します。
Q4. NERDは完治しますか?治療はどれくらいの期間かかりますか?
NERDは、症状を適切にコントロールし、日常生活の質(QOL:Quality Of Life)を改善していくことが治療の目標となります。「完治」という言葉よりも、症状が出にくい良い状態を維持することを目指す、と考えていただくのが適切です。
治療目標
症状をゼロにすることだけでなく、症状があっても気にならない程度に和らげ、快適な日常生活を送れるようにすることが大切です。
治療期間の目安
治療期間は患者さんの症状の重さ、原因、体質、そして生活習慣の改善への取り組み方によって大きく異なります。
短期間で症状が落ち着く方もいれば、お薬と生活習慣の工夫を合わせて、数ヶ月からそれ以上の期間にわたってじっくりと治療を続ける必要がある方もいらっしゃいます。
焦らず、ご自身の症状や体質に合わせた治療プランを医師と相談しながら進めることが、症状改善への近道です。
Q5. 日常生活で気をつけることはありますか?
NERDの症状を和らげ、再発を防ぐためには、薬物療法と並行して日常生活での工夫が非常に重要です。特に食生活の見直しとストレスの管理がポイントとなります。
食事の工夫
避けたい食べ物
脂肪が多い食事(揚げ物、肉の脂身)、チョコレート、コーヒー、アルコール、炭酸飲料は、胃酸の分泌を促したり、食道への刺激になったりしやすいです。
香辛料を多く使った料理や、酸っぱい果物(柑橘類)、酢なども症状を悪化させることがあります。
心がけること
低脂肪で消化の良い食事を選び、ゆっくりよく噛んで食べましょう。
食べ過ぎを避け腹八分目を意識し、食後すぐに横になるのは避けるようにしてください。
就寝の3時間前までには食事を終えるのが理想的です。
生活習慣の改善
服装
腹部を締め付けるような服装は、胃への圧迫を高め、逆流を誘発する可能性があります。
ゆったりとした服装を選ぶようにしましょう。
体重管理
肥満は腹圧(お腹の中の圧力)を高め、胃食道逆流のリスクを上げます。
適正体重を維持することも、胸やけの症状緩和にとても大切です。
禁煙
喫煙は食道の機能を低下させ、胃酸の分泌を促進することが知られています。
禁煙は胸やけだけでなく全身の健康にとっても非常に重要です。
ストレスの管理
ストレスは食道の知覚過敏を悪化させ、胸やけの症状を強く感じさせることがあります。
趣味の時間を持つ、十分な睡眠をとる、軽い運動をするなど、ご自身に合ったストレス解消法を見つけることが重要です。
これらの生活習慣の改善は、お薬による治療と並行して行うことで、より高い効果が期待できます。私たち医師も、患者さんが日々の生活でできる工夫を一緒に考え、サポートしていきます。
まとめ
胸やけの症状があるのに、胃カメラで「異常なし」と言われると、不安に感じてしまうのは当然ですよね。しかし、食道に炎症が見られなくても、つらい胸やけの原因となる「非びらん性胃食道逆流症(NERD)」という病態は確かに存在します。これは食道の過敏性などが関係しており、決して気のせいではありません。
NERDはタイプによって治療法が異なり、お薬だけでなく食事や生活習慣の見直しもとても大切です。また、ごくまれに他の病気が隠れている可能性もあります。一人で悩まず、まずは消化器内科の専門医に相談して、あなたの胸やけの真の原因を探り、最適なケアを見つける一歩を踏み出しましょう。
参考文献
- 古田 賢司, 木下 芳一. 非びらん性胃食道逆流症(NERD)の病態・診断・治療.
- ひろ消化器内科クリニック. 非びらん性胃食道逆流症 – ひろ消化器内科クリニック ブログ.
- 川上智寛. 機能性消化管障害 〜その4 非びらん性胃食道逆流症 NERD〜.
