胃カメラとバリウム検査の違い
胃の不調を感じた時や健康診断で胃の検査を勧められた時、「胃カメラとバリウム検査、どちらを選べば良いのだろう?」と迷われる方も多いでしょう。胃の健康状態を調べる上でどちらも大切ですが、特に早期胃がんの発見においては、両者には明確な診断能力の差があることをご存知でしょうか。
胃カメラ検査は、粘膜を直接観察できるため、数ミリ単位の初期がんも見つけやすく、胃がん死亡リスクを61%減少させる効果が報告されています。一方、バリウム検査は検出率が0.07%と低く、2025年のガイドラインでは内視鏡検査が第一選択とされています。
「苦しい」というイメージがある胃カメラも、鎮静剤や経鼻内視鏡で楽に受けられます。この記事では、それぞれの検査の仕組みから診断能力、費用、身体的負担までを詳しく比較し、あなたが最適な選択をするための一助となる情報をお届けします。
目次
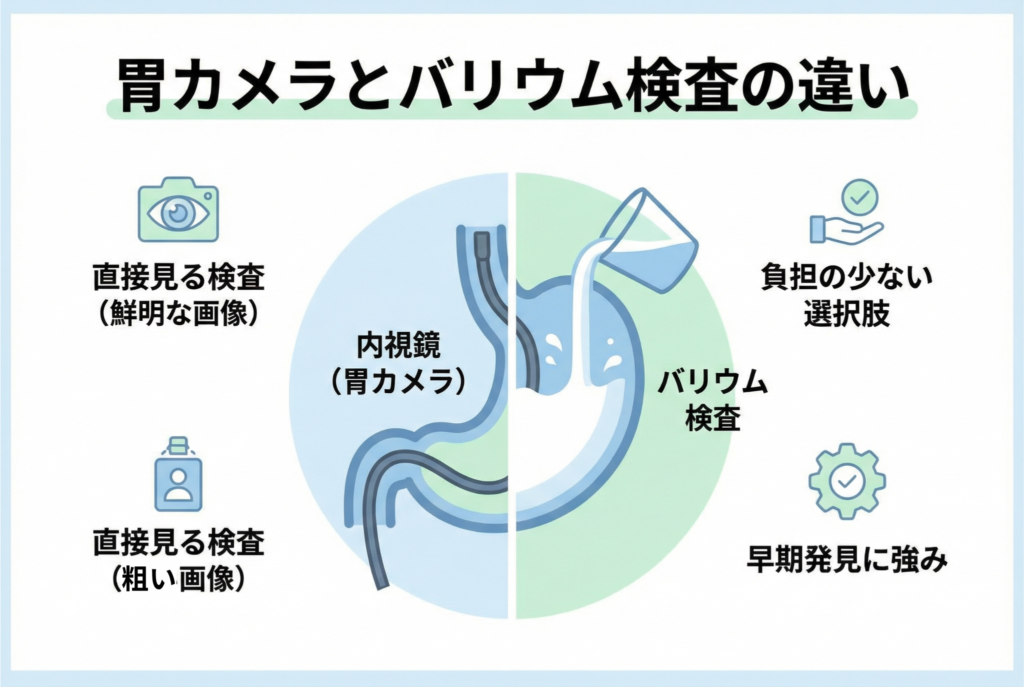
胃カメラとバリウム検査の基本的な違い3選
胃の不調を感じた時や、健康診断で胃の検査を勧められた時、多くの方が「胃カメラとバリウム検査、どちらを選べば良いのだろう」と迷われることでしょう。どちらの検査も胃の健康状態を調べるために非常に大切ですが、それぞれに異なる特徴と目的があります。この二つの検査の基本的な違いを深く理解し、ご自身の状態や目的に合わせて安心して検査に臨めるよう、具体的な内容を分かりやすくお伝えします。
胃カメラ(内視鏡検査)の仕組みと流れ
胃カメラ検査は、細くてやわらかいチューブの先に高性能な小型カメラが付いた「内視鏡」を、鼻または口から食道、胃、十二指腸の一部へと挿入し、消化管の粘膜を直接観察する検査です。私たち消化器内科医は、モニター画面を通して食道や胃の粘膜の色、凹凸(おうとつ)、ただれ、出血の有無などを細部まで詳細に確認します。特に、数ミリ単位の小さな病変や、粘膜の色調のわずかな変化まで見つけることができるのが、胃カメラの大きな強みです。
疑わしい病変が見つかった場合は、その場でごく小さな組織を採取し、顕微鏡で詳しく調べる「生検(せいけん)」を行うことができます。この生検によって、良性か悪性かの確定診断へとつながり、その後の適切な治療方針を決定する上で非常に重要な情報が得られます。胃カメラ検査では、粘膜を直接見るため放射線被ばくの心配がないのも特徴です。
検査中の不快感を和らげるための工夫も進んでいます。喉の麻酔薬を使うのはもちろんのこと、ご希望に応じて鎮静剤(眠くなるお薬)を使用することで、眠っているようなリラックスした状態で検査を受けていただくことも可能です。また、近年では鼻から挿入するタイプの「経鼻内視鏡」も普及しており、口からの検査に比べて嘔吐反射(おうとはんしゃ)が少なく、より楽に検査を受けられる選択肢も増えています。
バリウム検査(X線検査)の仕組みと流れ
バリウム検査は、「上部消化管造影検査」とも呼ばれ、白い液体であるバリウムを飲んでから、X線(レントゲン)写真を何枚も撮ることで、食道、胃、十二指腸の形や動きを調べる検査です。バリウムはX線を透過しにくいため、胃の粘膜の表面に付着し、その凹凸をX線写真に白く浮かび上がらせることで、胃の内部の状態を間接的に観察します。
検査中は、検査台の上で体を左右に傾けたり、回転したりといった指示に従って動いていただきます。これは、バリウムを胃の全体に行き渡らせ、様々な角度から胃の形や粘膜の状態をくまなく撮影するためです。この検査は、胃潰瘍や進行がんのような比較的大きな病変や、胃全体の形態的な変化を見つけるのが得意です。しかし、粘膜を直接カラーで観察するわけではないため、粘膜の色調のわずかな変化や、ごく初期の小さながんなど、微妙な異常を見つけるのは難しい場合があります。白黒のX線写真では、これらの微細な変化を判別しにくいという側面があるのです。
検査後には、白い便が出ることがあります。これは体内に残ったバリウムが排出されている証拠です。バリウムが体内に長く留まると便秘になったり、まれに腸閉塞を引き起こすリスクがあるため、検査後には下剤を服用し、水分を多めに摂って、できるだけ早くバリウムを体外へ排出することが非常に大切です。
検査時間と所要時間、身体的負担の違い
胃カメラとバリウム検査では、検査にかかる時間や、検査中の身体への負担、そして検査後の注意点が大きく異なります。
バリウム検査は、一般的にバリウムを飲む時間を含めても約10分から15分程度と比較的短時間で終了することが多いです。しかし、白いバリウムを飲む際の味や喉ごしに不快感を感じる方もいらっしゃいます。検査中はX線を浴びるため、ごくわずかではありますが放射線被ばくがあります。一度の検査による影響は小さいとされていますが、複数回受ける場合は累積被ばく量も考慮に入れることが大切です。また、検査後にバリウムが体内に残ると便秘や腸閉塞のリスクがあるため、下剤服用や水分摂取をしっかり行う必要があります。検査費用については、一般的なバリウム検査は約1万円前後が目安となることが多いです。
一方、胃カメラ検査は、検査自体の時間は10分から20分程度ですが、前処置(麻酔など)や検査後の回復時間を含めると、全体で30分から1時間程度かかることが一般的です。検査中にカメラが喉を通る際の嘔吐反射や違和感を心配される方が多くいらっしゃいますが、前述したように鎮静剤を使用することで、ほとんど苦痛を感じずに検査を受けていただくことが可能です。眠っているような状態で検査が終わるため、「いつの間にか終わっていた」という方も少なくありません。胃カメラは粘膜を直接観察するため、放射線被ばくの心配はありません。ただし、極めて稀ではありますが、内視鏡による出血や、胃に穴が開いてしまう穿孔(せんこう)といった合併症のリスクもゼロではありません。これらのリスクは1万人に数人程度と非常に低いですが、検査を受ける上で知っておくべき重要な点です。また、鎮静剤を使用した場合は、検査後の運転や機械操作など精密な作業は控える必要があります。胃カメラの費用は、バリウム検査よりやや高額になる傾向があります。
どちらの検査も、早期発見のために非常に有効な検査です。ご自身の体の状態や検査への不安、目的などを医師に伝え、最適な検査方法を一緒に見つけていくことが、何よりも大切だと言えるでしょう。
早期胃がんを見つけるなら?診断能力とリスクを徹底比較
「胃の調子が悪いけれど、どの検査を受けたら良いのだろう?」と悩んでいる方もいらっしゃるかもしれません。また、「早期胃がんを見つけたいけれど、検査って痛くて大変そう」と不安に感じる方もいるのではないでしょうか。胃の検査には胃カメラ(上部消化管内視鏡検査)とバリウム検査(上部消化管造影検査)が代表的です。早期の胃がんを確実に発見するためには、それぞれの検査の特徴や得意なこと、そしてリスクをよく理解して選択することが非常に重要です。
私たち消化器内科医は、患者さんの不安を解消し、より良い選択をサポートしたいと考えています。この二つの検査の診断能力と、それに伴うリスクを具体的に比較し、皆さまがご自身に最適な検査を選べるよう分かりやすく解説していきます。
胃カメラが得意な病変と早期発見の優位性
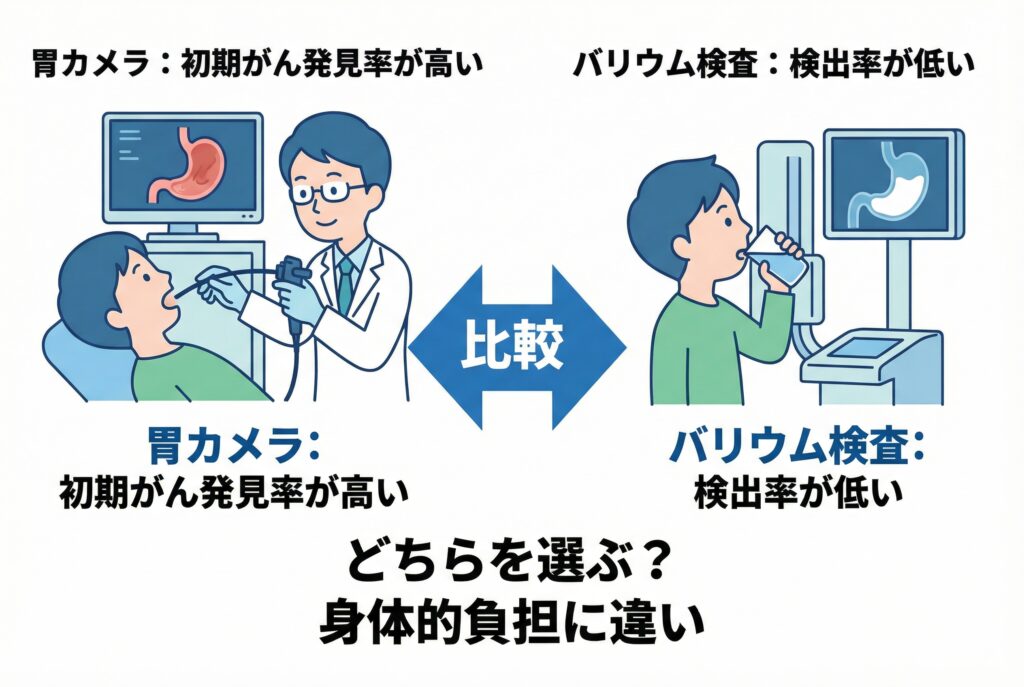
胃カメラ検査は、胃の粘膜を直接目で見て確認できることが最大の利点です。細いカメラを口または鼻から挿入し、食道、胃、十二指腸の粘膜の状態を詳細に観察します。この方法によって、数ミリ程度の小さな炎症や、ごくわずかな色調の変化、小さなポリープ、そして初期のがん病変など、肉眼で直接確認することで早期の異常を見つけることが得意です。
特に、胃がんの早期発見において胃カメラ検査は非常に優れた能力を発揮します。もし疑わしい病変が見つかった場合には、その場で組織の一部を採取する「生検(せいけん)」を行うことができます。採取した組織は顕微鏡で詳しく調べられ、がんであるかどうかを確定診断することが可能です。これにより、その後の適切な治療方針を迅速に決定できます。
2025年のガイドラインでも、胃がんの精密検査において内視鏡検査が第一選択と位置づけられていることからも、その優位性がうかがえます。
バリウム検査で発見しやすい病変と見逃されやすい初期がん
バリウム検査は、白い造影剤であるバリウムを飲んでからX線(レントゲン)を撮ることで、食道、胃、十二指腸の形や動きを調べる検査です。胃全体のかたちを把握しやすく、大きな胃潰瘍や、胃の変形を伴う進行した胃がん、大きなポリープなど、胃の壁に大きく変化をきたす病変の発見には得意な面があります。短時間で検査が完了することも特徴の一つです。
しかし、バリウム検査は胃の粘膜そのものを直接カラーで見るわけではありません。そのため、粘膜表面の変化が少ない初期の胃がん、特に平坦なタイプや少しへこんでいるだけのタイプのがん、また胃の壁の中で広がるスキルス胃がんのような病変は、X線写真だけでは見つけるのが非常に難しいとされています。
2024年の最新の論文(PubMed)では、バリウム検査での胃がん検出率は0.07%と報告されており、内視鏡検査の0.17%と比較しても低いことが示されています。例えば、数ミリから1センチ程度の初期胃がんは、胃壁の形を大きく変えないため、バリウム検査では見逃されてしまう可能性が高いのです。実際、2025年のNCCNガイドラインやMayo Clinicの更新情報では、バリウム検査は高リスク者以外では非推奨、またはスクリーニングの第一選択ではないと位置づけられています。胃がんの早期発見を目指すのであれば、バリウム検査の限界を理解しておくことが大切です。
検査費用と放射線被ばく・合併症のリスク
胃カメラとバリウム検査は、どちらも健康保険が適用される医療行為です。しかし、検査内容や医療機関、ご加入の保険の種類、自己負担割合によって費用は異なります。一般的には、胃カメラ検査の方がバリウム検査よりも費用が高くなる傾向があります。
次に、放射線被ばくについてです。バリウム検査はX線を使用するため、体に放射線を浴びることになります。その被ばく量は、胸部X線検査を複数回受ける程度、場合によっては150回から300回分に相当するとも言われており、繰り返しの検査は避けるべきという考え方もあります。特に、胃がんリスクが低い方が毎年バリウム検査を受ける場合、累積被ばく量も考慮に入れることが大切です。一方、胃カメラ検査では放射線を使用しないため、被ばくのリスクはありません。
合併症のリスクに関しては、どちらの検査にもごくわずかながら存在します。
- バリウム検査では、検査後にバリウムが便としてスムーズに排出されず、便秘を引き起こしたり、まれに腸で固まってしまうことがあります。これを防ぐため、検査後に下剤を服用し、水分をたくさん摂ることが大切です。
- 胃カメラ検査では、非常にまれではありますが、内視鏡が食道や胃の壁を傷つけ、穴が開く「穿孔(せんこう)」や出血、また鎮静剤(眠くなるお薬)を使用した場合には、呼吸が一時的に抑制されるなどの予期せぬ症状が起こる可能性があります。これらのリスクは1万人に数人程度と非常に低いですが、ゼロではありません。
いずれの検査も、ご自身の体調や持病の有無(既往歴)を医師に正確に伝えることが、安全に検査を受ける上で非常に重要です。
鎮静剤で苦痛を軽減できる胃カメラ検査
「胃カメラは吐き気がする」「苦しい」といったイメージをお持ちの方もいらっしゃるかもしれません。しかし、現代の胃カメラ検査では、患者さんが感じる苦痛を大幅に軽減するための方法が用意されています。それが「鎮静剤」の使用です。
鎮静剤を点滴で投与することで、患者さんはウトウトと眠っているような、あるいはリラックスした状態で検査を受けることができます。これにより、胃カメラが喉を通る際の不快感や吐き気をほとんど感じることなく、比較的楽に検査を終えることが可能です。「いつの間にか検査が終わっていた」と感じる方も少なくありません。
また、近年では鼻から挿入する「経鼻内視鏡」も普及しています。口から挿入する経口内視鏡に比べて嘔吐反射(おうとはんしゃ)が少なく、より楽に検査を受けられる選択肢も増えています。当院を含め、多くの医療機関で患者さんが安心して検査を受けられるよう、鎮静剤を使った苦痛の少ない胃カメラ検査や経鼻内視鏡検査を提供しています。
ただし、鎮静剤を使用した場合、検査後もしばらくの間、眠気やふらつきが残ることがあります。そのため、検査当日はご自身で車やバイク、自転車の運転はできません。ご家族などに送迎をお願いするか、公共交通機関を利用してご来院いただくようお願いしています。検査前の説明をよく聞き、安全に配慮して検査に臨むことが大切です。
あなたに最適なのは?症状・目的で選ぶ胃の検査ガイド
胃の不調を感じていたり、健康診断で胃の検査を勧められたりすると、多くの方が「胃カメラとバリウム検査、どちらを選べば良いのだろう」と迷われることでしょう。私たち消化器内科医は、患者さんのこのような不安を深く理解しています。ご自身の症状や検査を受ける目的に合わせて、最適な検査を選ぶことは、胃の健康を守る上で非常に大切です。ここでは、具体的な状況に応じた検査の選び方や、検査を受ける上での大切なポイントについて、詳しくご説明します。
こんな症状があるなら胃カメラがおすすめ
もし、胃に何らかの症状が続いている場合は、胃カメラ(上部消化管内視鏡検査)が非常に適しています。症状があるということは、胃の粘膜に何らかの異常が起きている可能性があるため、直接観察して原因を突き止めることが最も確実な方法です。例えば、以下のような症状が続くようでしたら、ぜひ胃カメラ検査をご検討ください。
- 持続的な胃の痛みや胸焼け
- 胃の粘膜に炎症や潰瘍がないか、直接細部まで確認できます。
- 胃カメラは粘膜の色調や形をカラーで詳細に観察でき、小さな炎症やポリープ、初期の胃がんを発見する能力に優れています。
- 食欲不振や体重減少
- 胃の内部に異常がないか、食べ物が食道を通過する際に問題がないかなどを詳細に観察し、原因を探ります。
- 吐き気や嘔吐、喉の違和感
- 食道や胃の入り口付近に炎症や病変がないか、実際に目で見て確認します。
- 貧血の指摘
- 胃や十二指腸からの出血がないか、胃カメラで直接観察し出血部位を特定します。
- 便が黒い(タール便)
- 胃や十二指腸など、上部消化管からの出血が原因である可能性があり、出血源を特定するために胃カメラが有効です。
特に、胃カメラでは、疑わしい病変が見つかった場合に、その場で組織の一部を採取し(これを「生検(せいけん)」と呼びます)、病理検査によってがんであるかを確定診断することが可能です。これはバリウム検査ではできない、胃カメラの非常に大きなメリットです。また、過去にピロリ菌感染を指摘された方や、ご家族に胃がんの既往がある方など、胃がんのリスクが高いと考えられる場合にも、より詳細な観察が可能となる胃カメラ検査が強く推奨されます。
人間ドックや健康診断で迷ったときの選び方
加入している人間ドックの種類によっても選べる項目は異なります。バリウム検査しか選べないこともあるので、詳しくは実際に人間ドックを受ける医療機関にお問い合わせください。
※私個人の見解では、もしどちらも選べる環境であるのであれば、迷わずに胃カメラ検査を選びます。
簡便なスクリーニングを希望する場合
- 特に症状がなく、胃全体の形や大きな異常の有無を手軽に把握したい場合は、バリウム検査(上部消化管造影検査)が選択肢の一つです。
- バリウム検査は、白い造影剤を飲んでからX線撮影を行い、胃の形や動き、大きな潰瘍や進行したがんを発見するのに役立ちます。
- 検査時間が短時間で完了するため、身体的な負担も比較的少ないと感じる方もいらっしゃいます。
- バリウム検査は、胃がん死亡率を40~50%減少させる効果が認められていることも特徴です。
より精密な検査を希望する場合
- 「小さな病変も見逃したくない」「初期のがんを早期に発見したい」「胃がんのリスクが高いと感じている」といった場合は、胃カメラ検査が強く推奨されます。
- 胃カメラは粘膜を直接観察できるため、バリウム検査では見つけにくい小さな炎症やポリープ、色調の変化を伴う初期のがんまで詳しく調べることが可能です。
- 胃カメラ検査は、胃がん死亡リスクを61%減少させる効果が認められており、より確実な早期発見につながります。
どちらの検査を選ぶか迷われた場合は、ご自身の年齢、ご家族の病歴、現在の健康状態などを考慮し、最終的には医師とよく相談して決めることが何よりも大切です。消化器内科医として、患者さん一人ひとりの状況に合わせた最適な検査方法をご提案いたします。
検査前の準備と検査後の注意点(食事・運転など)
胃の検査を受ける際には、安全かつ正確な診断のために、事前の準備と検査後の注意点を守ることが非常に重要です。適切な準備を行うことで、検査がスムーズに進み、正確な診断へとつながります。
胃カメラ検査の場合
- 検査前の準備
- 検査前日の夜から、飲食の制限があります。
- 通常、夕食は軽めに済ませ、夜9時頃までに飲食を終え、それ以降は絶食となります。
- 水分摂取は検査の数時間前まで可能な場合が多いですが、必ずクリニックの指示に従ってください。
- 常用されているお薬がある場合は、事前に医師へ相談し、服用を継続するかどうか確認しましょう。
- 検査後の注意点
- 喉の麻酔が効いている間は、誤嚥(ごえん)の危険があるため、検査後1時間程度は飲食を控えていただきます。
- 鎮静剤(眠くなるお薬)を使用して検査を受けた場合は、検査後も眠気やふらつきが残ることがあります。
- そのため、検査当日はご自身での車の運転や、自転車に乗ることは絶対に避け、公共交通機関を利用するか、ご家族に送迎してもらうようにしてください。
- また、精密な作業や危険を伴う作業も控える必要があります。
バリウム検査の場合
- 検査前の準備
- 胃カメラ検査と同様に、検査前日の夜から飲食の制限があります。
- 検査当日の朝は絶食です。
- 普段飲んでいるお薬についても、事前に医師や健診センターの指示に従ってください。
- 検査後の注意点
- バリウムは、時間が経つと体内で固まってしまい、便秘や腸閉塞の原因になることがあります。
- そのため、検査後には必ず下剤を服用していただきます。
- 下剤を服用した後も、水分を多めに摂るように心がけ、バリウムを早く体外へ排出することが重要です。
- 便の色が白くなるのはバリウムが排出されている証拠ですので心配いりません。
- しかし、もし数日経っても便が出ない場合は、速やかに医療機関に連絡してください。
検査で異常が見つかった場合の次のステップ
胃の検査で異常が見つかった場合、不安を感じるのは当然のことです。しかし、異常が見つかることは、病気の早期発見につながる大切な第一歩です。診断が確定し、適切な治療へと進むための重要な段階であると理解してください。
バリウム検査で異常が見つかった場合
- バリウム検査は胃の形や動きを見るものであり、粘膜の詳しい状態や病変の色調までは分かりません。
- バリウム検査では白黒のX線写真のため色調確認が難しく、初期がんや凹凸の少ない病変の判別が困難な場合があります。
- そのため、異常が指摘された場合は、より精密な検査として胃カメラ検査が必要となることがほとんどです。
- 胃カメラで直接病変を確認し、必要であれば組織を採取して詳しい診断を行います。
胃カメラ検査で異常が見つかった場合
- 胃カメラ検査中に、ポリープや潰瘍、炎症、あるいはがんが疑われる病変が見つかった場合、その場で病変の一部を採取します(生検)。
- 採取された組織は、病理検査と呼ばれる顕微鏡での詳しい検査に回され、良性か悪性か、病変の種類や悪性度などが確定診断されます。
診断が確定した後には、その結果に基づいて、医師から今後の治療方針について詳しい説明があります。早期のがんであれば、内視鏡を使った治療で完治を目指せる場合もありますし、進行したがんであれば手術や薬物療法など、さまざまな治療法が検討されます。不安なことや疑問に思うことがあれば、納得がいくまで医師に質問し、ご自身の病状や治療について深く理解することが大切です。必要に応じて、セカンドオピニオンを検討することも可能ですので、遠慮なくご相談ください。
胃カメラvsバリウム検査 Q&A
胃カメラ検査とバリウム検査について、患者さんからよくいただく疑問に、私たち消化器内科医がお答えします。ご自身の健康状態や目的に合わせて、最適な検査を選ぶための参考にしてください。
Q1: 胃カメラとバリウム検査、どちらが胃がんの早期発見に優れていますか?
胃がんの早期発見という点では、胃カメラ検査(上部消化管内視鏡検査)の方が、より優れていると言えます。
胃カメラは、細いカメラを直接胃の中に入れて、粘膜の色や形を詳細に観察できる検査です。
数ミリ程度の小さな病変や、粘膜の色調のわずかな変化まで見つけることができます。
もし疑わしい部分が見つかれば、その場で組織を採取し(これを「生検」と呼びます)、顕微鏡で詳しく調べることが可能です。
これにより、がんであるかを確定診断し、その後の治療方針を迅速に決定できます。
一方、バリウム検査(上部消化管造影検査)は、白い造影剤を飲んでからX線写真を撮ることで、胃全体の形や動きを間接的に見る検査です。
大きな潰瘍や進行したがん、胃の変形を伴う病変の発見には得意な面があります。
しかし、粘膜そのものを直接見るわけではないため、粘膜の色調のわずかな変化や、ごく初期の小さながんなど、微妙な異常を見つけるのは難しい場合があります。
実際、胃がんの死亡リスクを減少させる効果について、バリウム検査が40~50%減少させる効果が認められているのに対し、胃カメラ検査では61%減少させると報告されています。
より確実に早期発見を目指すのであれば、胃カメラ検査を強く推奨いたします。
Q2: 検査の費用はどのくらいかかりますか?
検査費用は、保険診療の適用となる場合でも、検査内容や医療機関、ご自身の自己負担割合によって異なります。
一般的な目安としては、バリウム検査は約1万円前後となることが多いです。
一方、胃カメラ検査は、1万円台から2万円台が一般的で、バリウム検査よりも費用がやや高くなる傾向があります。
費用は、症状がある場合の精密検査か、健康診断などでのスクリーニング検査か、また組織検査(生検)を行ったかどうかによっても変動します。
最終的な費用については、受診を検討されているクリニックへ事前に確認することをおすすめします。
当院では、検査前に費用についてのご説明も丁寧に行っておりますので、ご安心ください。
Q3: 検査を受けられないケースはありますか?
はい、どちらの検査にも、それぞれ受けられない場合や注意が必要な場合があります。
安全に検査を受けていただくためにも、ご自身の持病や服用中のお薬、アレルギー、現在の体調について、必ず事前に医師へ詳しくお伝えください。
胃カメラ検査を受けられない可能性があるケース
- 重い心臓病や呼吸器の病気をお持ちの方
- 出血が止まりにくい病気の方や、抗凝固薬(血液をサラサラにする薬)を服用中の方
- 過去に麻酔薬でアレルギー反応を起こしたことがある方
バリウム検査を受けられない可能性があるケース
- 妊娠している方
- 重い便秘や、過去に腸閉塞になったことがある方
- 食べ物や飲み込みが難しい嚥下(えんげ)障害のある方
- バリウムに対してアレルギーのある方
これらの状況に当てはまる場合でも、他の検査方法の検討や、検査時の特別な配慮が必要となることがあります。
自己判断せずに、必ず医師にご相談ください。
Q4: 胃カメラの鎮静剤は必ず使えますか?鎮静剤を使った場合の注意点は?
胃カメラ検査中の苦痛をできるだけ軽減するため、多くの医療機関では「鎮静剤」の使用が可能です。
鎮静剤を使用するかどうかは、患者さんのご希望や体質、これまでの病歴などを考慮し、医師が総合的に判断します。
点滴で鎮静剤を投与することで、患者さんはウトウトと眠っているような状態で検査を受けていただくことが可能です。
これにより、カメラが喉を通る際の不快感や吐き気をほとんど感じずに検査を終えることができます。
「いつの間にか検査が終わっていた」と感じる方も少なくありません。
また、口からの挿入が苦手な方には、鼻から挿入する「経鼻内視鏡」という選択肢もあります。
経鼻内視鏡は、口からの検査に比べて嘔吐反射(おうとはんしゃ)が少ないという特徴があります。
ただし、鎮静剤を使用した場合には、いくつか大切な注意点があります。
- 検査後もしばらくの間、眠気やふらつきが残ることがあります。
- そのため、検査当日はご自身での車の運転や、自転車に乗ることは絶対に避けてください。
- ご家族などに送迎をお願いするか、公共交通機関を利用してご来院いただくようお願いしています。
- また、精密な作業や危険を伴う作業も控える必要があります。
安全のためにも、検査前の説明をよく聞き、指示に従っていただくことが大切です。
Q5: 検査で異常が見つかった場合、どうなりますか?
検査で異常が見つかった場合、不安を感じるのは当然のことです。
しかし、異常が見つかることは、病気の早期発見につながる大切な第一歩であるとご理解ください。
診断が確定し、適切な治療へと進むための重要な段階です。
バリウム検査で異常が指摘された場合
- バリウム検査は、胃の形や動きを見る検査であり、粘膜の詳しい状態や病変の色調までは分かりません。
- 白黒のX線写真では、初期のがんや凹凸の少ない病変の判別が困難な場合があります。
- そのため、バリウム検査で異常が指摘された場合は、より精密な検査として胃カメラ検査が必要となることがほとんどです。
- 胃カメラで直接病変を確認し、必要であれば組織を採取して詳しい診断を行います。
胃カメラ検査で異常が見つかった場合
- 胃カメラ検査中に、ポリープや潰瘍、炎症、あるいはがんが疑われる病変が見つかった場合、その場で病変の一部を採取します(生検)。
- 採取された組織は、病理検査と呼ばれる顕微鏡での詳しい検査に回されます。
- 良性か悪性か、病変の種類や悪性度などが確定診断されます。
診断が確定した後には、その結果に基づいて、医師から今後の治療方針について詳しい説明があります。
早期のがんであれば、内視鏡を使った体に負担の少ない治療で完治を目指せる場合もあります。
進行したがんであれば、手術や薬物療法など、さまざまな治療法が検討されます。
不安なことや疑問に思うことがあれば、納得がいくまで医師に質問し、ご自身の病状や治療について深く理解することが大切です。
必要に応じて、セカンドオピニオンを検討することも可能ですので、遠慮なくご相談ください。
まとめ
胃カメラとバリウム検査は、それぞれ特徴と得意分野が異なります。
胃カメラは直接粘膜を観察できるため、数ミリの初期がん発見や組織採取に優れ、鎮静剤で苦痛軽減も可能です。
一方、バリウム検査は短時間で胃全体を把握できますが、初期がんの見逃しリスクもあります。
ご自身の症状や目的に合わせ、医師と相談し最適な検査選びが大切です。
胃に不安があれば、どうぞお気軽に専門医にご相談くださいね。
参考文献
- バリウム検査で初期の胃がんを発見できない理由と初期胃がん発見の為の方法
- バリウム検査と胃カメラ、何が違うの? 検査の特徴と選び方について – 千葉海浜幕張 消化器・内視鏡内科クリニック 美浜院
- バリウム検査と胃カメラ検査、どっちを受けたらいい?違いやメリット・デメリットを解説
