- お電話でのご予約TEL CONTACT
- 03-3844-2072
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日祝 |
|---|---|---|---|---|---|---|---|
| 9:0012:30 |
ー
|
ー
|
|||||
| 14:0016:00 |
ー
|
ー
|
|||||
| 16:0018:00 |
ー
|
ー
|
ー
|
- 胃カメラ
- 大腸カメラ
- 日帰りポリープ手術
- 生活習慣病の治療
- 超音波検査
- 健康診断
内容を伝え、
寄り添う
- 浅草の地域の皆さまの
かかりつけ医として
気軽に通っていただけるようなクリニックを目指す - 台東区浅草のかわぐち内科・内視鏡クリニック院長、川口佑輔と申します。
当院の医療理念には「伝える」という言葉が含まれています。これは「患者さまに医療の必要性や内容をしっかりお伝えする」ことを最も大切にしているという意味です。
クリニックのホームページをご覧になる方の多くは、何かしら不安を抱えていることでしょう。
「どんなクリニックなのだろう?」
「こんな症状で相談しても大丈夫だろうか?」
「検査は安心して受けられるのかな?」
そうした不安を少しでも解消するため、院長自らがこのホームページの文章を執筆し、漫画は妻が描いた手作りのもので、当院の強みや医療理念をわかりやすく丁寧にお伝えし、安心して受診いただきたいと考えております。
不十分な点もあるかもしれませんが、患者さまに「わかりやすい」と感じていただけるよう努力を重ね、クリニックとともにホームページも成長させていきます。どうぞよろしくお願いいたします。
当院の内視鏡検査の特徴

日本消化器内視鏡学会の専門医院長が全検査を対応
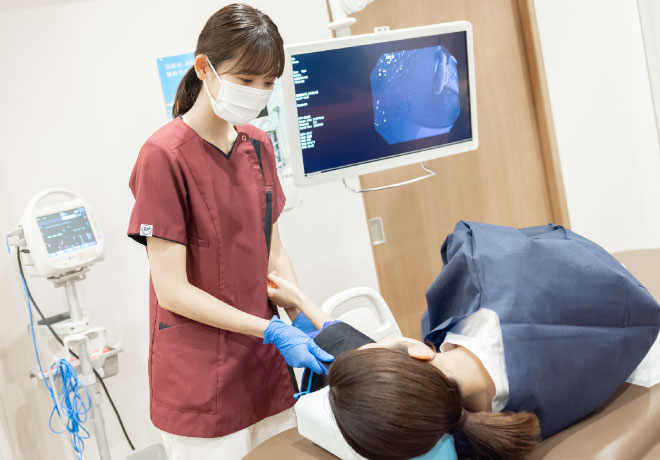
患者さまが安心して内視鏡検査を受けられるよう、できる限り痛くない迅速な検査を心がけています。全ての検査を日本消化器内視鏡学会専門医である院長が担当し、患者さま一人ひとりの症状やご要望に丁寧に寄り添った対応を行っています。そのため、「親身で丁寧な診療を受けられる」「個々に寄り添った対応が嬉しい」といったお声を多くいただいております。
安心して受診いただける環境づくりを大切に、信頼される医療サービスを提供しています。


痛みの少ない内視鏡検査
内視鏡検査における患者さまの負担を最大限軽減するために「痛くない内視鏡検査」を実現しています。院長が全ての検査を担当し、豊富な経験と確かな技術で安全かつ快適な検査を提供。また、鎮静剤の使用で不安や痛みを抑え、リラックスした状態で検査を受けられるよう配慮しています。「以前の検査がつらかった」という方も、ぜひ一度ご相談ください。患者さまに寄り添い、安心して受けていただける環境を整えています。


検査当日の
ポリープ切除が可能
浅草駅のかわぐち内科・内視鏡クリニックでは胃カメラと大腸カメラの同日検査を行っています。一度のご来院で両方の検査が完了し、通院回数の削減と早期診断・治療が可能。検査が不安な方でも安心して受けていただけるよう、経験豊富なスタッフが丁寧に対応し、検査の流れもわかりやすくご案内します。
また、必要に応じて検査当日のポリープ切除も可能です。再来院の手間を省き、迅速な対応と早期治療を実現します。
*10mm以上のポリープは当日切除ができない場合がございます。

安心・丁寧な検査前後のサポート
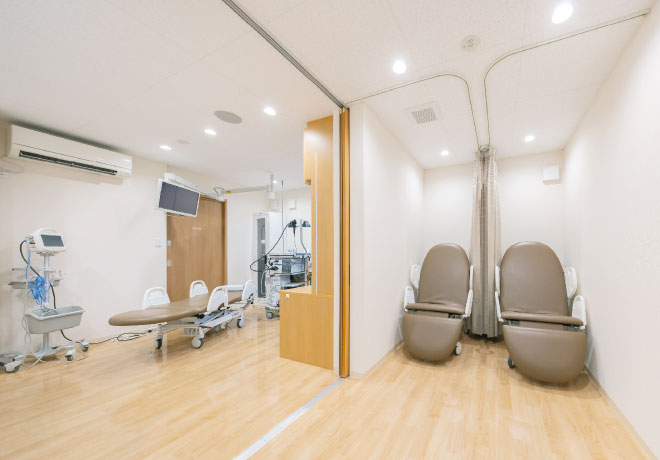
当院では患者さま一人ひとりの体調や不安に寄り添い、事前の外来で丁寧に説明や相談の時間を設けることで、安心して内視鏡検査に臨んでいただけるよう心がけています。体への負担を軽減する薬剤の提案や、検査後にはストレッチャーでの移動、専用のリカバリールームでの丁寧なサポートを通じて、快適で安全な医療体験を提供しています。プライバシーにも配慮し、心身ともにリラックスできる環境づくりを大切にしています。
-
- 患者さまに適切な
下剤のご提案 - 下剤が不安な患者さまに向けて、複数の選択肢から体調に適切なものをご提案します。
- 患者さまに適切な
-
- 検査後は安心の
ストレッチャー移動 - ストレッチャーで移動中も不安を感じないように、スタッフが丁寧に対応いたします。
- 検査後は安心の
-
- 専用のリカバリー
ルーム完備 - プライバシーに配慮した設計で、検査後の快適な回復と患者さまの安全と安心を最優先に考えています。
- 専用のリカバリー

浅草駅から徒歩1分の通いやすい立地
当院は浅草駅からわずか徒歩1分という便利な場所にあり、通院しやすい環境が整っています。
お忙しい方でもアクセスしやすく、仕事帰りやお出かけの際にも立ち寄りやすいのが魅力です。さらに、先進設備を導入した快適な院内環境で、患者さまの負担を軽減した診療をご提供しています。地域に密着したクリニックとして、信頼される医療を目指し、迅速で丁寧な対応を心がけて浅草の中心で健康をサポートします。

24時間WEB予約 が可能
台東区浅草のかわぐち内科・内視鏡クリニックでは、患者さまの忙しい日常をサポートするため、便利なWEB予約システムを採用しています。診察や検査の予約が自宅や外出先から簡単に行え、待ち時間の短縮やスケジュール調整がよりスムーズになります。
また、受付時間外でも予約が確定できるため、忙しい方でも柔軟に予定を立てられます。患者さまの利便性を第一に考えたシステムで、安心してご利用いただけます。
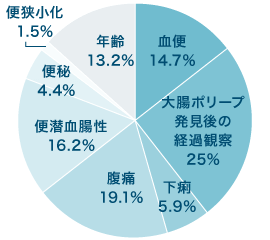
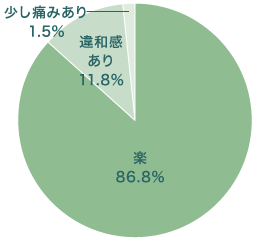
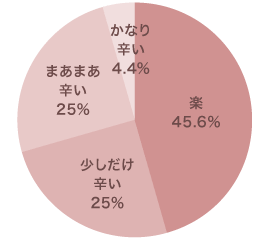
- 大腸カメラについての
患者さまアンケート - 当院で実施した大腸カメラについて、実際に内視鏡検査を受けられた患者さまの声をアンケート調査をさせていただきました。
アンケートにご協力いただいた皆さまには厚く御礼申し上げます。
- お電話でのご予約TEL CONTACT
- 03-3844-2072
内視鏡検査をお勧めする理由
がんは日本人の死因第1位。
特に、胃がん・大腸がんにかかる人数・
亡くなる人数は男女共に
長年上位に位置しています。
-
元データ:がんが見つかる場所
人口動態統計がん罹患データ
(2020年) -
男性

- 年間82,809人
- 年間75,128人
女性
- 年間64,915人
- 年間34,551人
-
元データ:部位別がんで亡くなる人数
人口動態統計がん死亡データ
(2023年) -
男性

- 年間27,936人
- 年間25,325人
女性
- 年間25,195人
- 年間13,446人
定期的な内視鏡検査が、
「胃がん」「大腸がん」の予防に
-
胃
- 胃がんリスクを発見し、
早期治療に繋げる - 胃がんはピロリ菌感染が主な原因で、萎縮性胃炎を引き起こすことでリスクを高めます。以前に比べ死亡率は減少傾向にありますが、依然として重要な疾患で早期発見が鍵です。
台東区では50歳以上を対象に、2年に一度無料で胃カメラ検査が受けられる胃がん検診事業を実施。胃痛や胸やけ、食欲低下の症状がある方や、検診券が届いた方は早めの検査がおすすめです。内視鏡での早期治療により、体への負担が少ない治療が可能です。
- 胃がんリスクを発見し、
-
大腸
- ポリープの早期発見・切除で
大腸がんリスクを軽減 - 日本では大腸がんの罹患数が男女合計で1位となり、特に若年層での発症も増加しています。大腸がんは早期発見で内視鏡治療や外科的手術による切除が可能で、定期的な検査が重要です。
大腸カメラ検査はポリープの早期発見と切除により、大腸がんのリスクを大幅に低減します。また、CTやMRIより診断精度が高く、早期がんの治療負担も軽減可能です。50歳を過ぎた方や長引く下痢がある方には検査を推奨します。
- ポリープの早期発見・切除で
- お電話でのご予約TEL CONTACT
- 03-3844-2072
診療のご案内
症状・疾患から探す
- 症状
- 一般内科
- 消化器
内科 - 循環器
内科 - 健康診断
予防接種
- 食道の疾患
- 胃・十二指腸の疾患
- 大腸の疾患
- 胆嚢・胆管・膵臓の疾患
- 肝臓の疾患
銀座線 浅草駅から徒歩1分
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日祝 |
|---|---|---|---|---|---|---|---|
| 9:0012:30 |
ー
|
ー
|
|||||
| 14:0016:00 |
ー
|
ー
|
|||||
| 16:0018:00 |
ー
|
ー
|
ー
|
- お電話でのご予約TEL CONTACT
- 03-3844-2072